Artículos Especializados
Artículo especializado
Problemas de Tiroides en Niños
Sí. A los niños también se les puede alterar el tiroides . El profesional especialista que los atiende es el endocrinólogo pediátrico.
Sobre el tiroides…
El tiroides es una glándula situada en la parte anterior del cuello (a la altura de “la nuez”), r esponsable de la secreción de las hormonas tiroideas (tiroxina o T4 y triyodotironina o T3), imprescindibles para el normal funcionamiento del organismo humano. Estas hormonas cumplen un papel relevante en los procesos metabólicos básicos y con repercusión sobre todos los órganos del cuerpo, así como también participan en el proceso de crecimiento y desarrollo de todos los tejidos corporales.
Solamente se puede asegurar que la función tiroidea es normal cuando los niveles en sangre de TSH (tirotropina: hormona cerebral), T4, T4 libre y T3 son normales.
Hipotiroidismo
El hipotiroidismo o insuficiencia tiroidea se produce por una disminución de la actividad biológica de las hormonas tiroideas a nivel de los órganos, que suele acompañarse también de reducción de sus niveles plasmáticos (en sangre).
Frecuencia
Es la endocrinopatía más frecuente , pues afecta al 0’15% de niños y adolescentes. El hipotiroidismo congénito (presente al nacimiento) ocurre en uno de cada 2.000-3.000 nacidos vivos y es una de las causas de retraso mental prevenible más frecuentes. Puede ser esporádico o hereditario y, según su evolución, alrededor del 90% de los casos son hipotiroidismos permanentes y el resto son transitorios. Los casos transitorios se resuelven en los primeros meses o años de vida. Algunas de sus causas son el déficit de yodo o el exceso de éste (por uso de antisépticos, exposición a contrastes yodados o determinados medicamentos durante la gestación).
Tipos
Como en los adultos, el hipotiroidismo puede ser primario (originado en la glándula tiroidea), que es lo más frecuente, o central (cerebral, de origen hipofisario o hipotalámico), mucho más raro. Puede, además, ser clínico (aumento de TSH y T4L baja) o subclínico (aumento de TSH y T4L normal).
Causas
En los países desarrollados la causa más común de hipotiroidismo adquirido (no congénito) es la tiroiditis crónica autoinmune o tiroiditis de Hashimoto , la cual, a su vez, es más frecuente en mujeres que en varones. En países en vías de desarrollo, el déficit de yodo en la dieta juega también un papel importante.
Algunos ejemplos de otras enfermedades menos frecuentes, causantes del subtipo central, podrían ser enfermedades infecciosas cerebrales como la tuberculosis, malformaciones cerebrales hereditarias o adquiridas, tumores cerebrales como el craneofaringioma o el adenoma hipofisario o inflamaciones como la hipofisitis autoimune…
Signos y síntomas
La manifestación más habitual en la niñez es la disminución en la velocidad de crecimiento , que origina una talla baja. También es habitual el bajo rendimiento escolar.
Otros muchos síntomas pueden ser: la apatía, la hipoactividad, la intolerancia al frío, la piel seca, el estreñimiento, el pelo escaso y fino, dolores musculares, retraso del desarrollo puberal, hipotensión arterial… entre otros muchos ejemplos.
Si es de tipo central, el niño también puede padecer dolores de cabeza, alteraciones visuales y otros déficits hormonales.
El tipo subclínico generalmente es asintomático o con síntomas muy sutiles o poco llamativos.
Diagnóstico
Por su ubicación, el tiroides puede explorarse directamente por palpación . El hallazgo más frecuente es la presencia de un bocio (inflamación de la glándula, en un 40% de los casos).
El hipotiroidismo congénito podrá ser detectado y, por tanto, precozmente tratado, gracias a la prueba de cribado neonatal o “prueba del talón”, que se practica desde los años 70-80 en todas las maternidades de nuestro país a los niños recién nacidos. Concretamente, se realiza mediante la detección de la TSH sobre muestra de sangre seca que impregna un papel absorbente estandarizado, extraída a las 48 horas de vida del recién nacido.
Tratamiento
El hipotiroidismo se trata con levotiroxina sódica sintética (LT4) por vía oral (Eutirox ®) , en dosis única diaria, en ayunas, unos 30 minutos antes de la toma de alimento para no interferir en su absorción intestinal. Las formas de presentación farmacéutica por vía oral son dos: comprimidos de 25, 50, 75, 100 y 150 microgramos y gotas, para uso hospitalario (1 gota= 5 microgramos), de más fácil administración en recién nacidos y lactantes.
Los elementos fundamentales en el tratamiento del hipotiroidismo son:
Iniciar el tratamiento precozmente.
Administrar una dosis inicial adecuada en el recién nacido.
Conseguir un correcto equilibrio terapéutico mediante un riguroso control evolutivo.
En el hipotiroidismo subclínico, las indicaciones de tratamiento con levotiroxina son:
Si los valores de TSH son >10: Tratar.
Si los valores de TSH son entre 5-10: Tratar si hay síntomas de disfunción tiroidea o si hay enfermedad autoinmune.
Hipertiroidismo
Es una alteración debida al exceso de producción y secreción de hormonas tiroideas.
Causa y frecuencia
La alteración autoinmune debida a la producción de anticuerpos estimuladores contra determinadas estructuras proteicas (receptores de TSH) llamada enfermedad de Graves es la causa más frecuente de hipertiroidismo en la edad pediátrica (95% de los casos). No obstante, ésta es una enfermedad poco diagnosticada en esta especialidad, siendo rara en menores de cinco años y más frecuentemente diagnosticada en la etapa de la pubertad y en el sexo femenino (5:1). El resto de causas sólo condicionan el 5% del total de los casos de hipertiroidismo.
Si una madre gestante padece enfermedad de Graves puede provocar hipertiroidismo fetal o neonatal a su hijo.
Signos y síntomas
Algunos ejemplos son:
Aumento de la velocidad de crecimiento y aceleración de la edad ósea sin repercusión.
Bocio (en el 100% de los casos).
Oftalmopatía (afectación ocular, 50-75% de los niños).
Dermopatía (enfermedad de la piel, denominada mixedema pretibial, de muy rara aparición).
No parece tener repercusión sobre el desarrollo puberal.
Aumento del apetito, pero pérdida de peso, taquicardia, nerviosismo, temblor, deposiciones frecuentes, intolerancia al calor, caída de cabello…
Los hijos de madres con enfermedad de Graves pueden padecer prematuridad o retraso de crecimiento intrauterino. El pronóstico a corto plazo viene determinado por la insuficiencia cardiaca y, a largo plazo, por la craneosinostosis (soldadura precoz de los huesos craneales) o retraso psicomotor.
Diagnóstico
Determinación de los niveles de hormonas tiroideas en sangre: los valores de TSH estarán suprimidos y los de T4L y T3 elevados para la edad.
Tratamiento
Existen tres opciones:
Fármacos antitiroideos (tionamidas, solución de Lugol) y betabloqueantes.
Tratamiento con radioyodo.
Cirugía.
La elección de una u otra opción se realiza tras valorar riesgos y beneficios en cada caso concreto. La mayoría de endocrinólogos infantiles recomienda comenzar con fármacos con la esperanza de que el paciente alcance la remisión y se mantenga con un tiroides normofuncionante. El radioyodo suele usarse cuando no es completamente exitoso el tratamiento farmacológico o se padecen sus efectos secundarios, preferentemente en niños mayores de 10 años. En edad pediátrica la cirugía no suele ser el tratamiento inicial, salvo en niños menores de cinco años con grandes bocios, siendo la técnica de elección la tiroidectomía total (extirpación completa del tiroides).

Artículo especializado
Qué Obtenemos con la Punción Lumbar
La punción lumbar es un procedimiento utilizado para obtener una muestra de líquido cefalorraquídeo (en adelante LCR) o barrera física que rodea al encéfalo y a la médula espinal. Entre las funciones del LCR está proteger al encéfalo y la médula de lesiones frente a los movimientos bruscos, transportar nutrientes, eliminar sustancias de desecho y ayudar a mantener la presión a un nivel constante dentro del cráneo.
Para realizar una punción lumbar es necesario tener firmado el consentimiento informado por parte del paciente en el que se le informa de forma detallada de la técnica a realizar y de sus posibles complicaciones. Es muy importante que el paciente sea conocedor, en todo momento, de lo que se le va a realizar, así como su finalidad. No olvidemos que una punción es una técnica invasiva que puede ocasionar no sólo incomodidad sino también pánico en aquellos pacientes con belonefobia (fobia a las agujas).
¿En qué casos indicamos una punción lumbar?
La indicación prínceps de una punción lumbar es la confirmación diagnóstica de una infección del sistema nervioso central , aunque también es útil en casos de hemorragia subaracnoidea, cáncer, enfermedades desmielinizantes y en la enfermedad de Guillen-Barré.
¿Cuándo realizamos una punción lumbar urgente?
Cuando sospechamos una infección grave del sistema nervioso central (meningitis o encefalitis). Los síntomas que nos harán sospechar son: fiebre, cefalea, vómitos y signos meníngeos (como rigidez de nunca). En el resto de casos se opta por la realización de un TAC craneal en primer lugar. Posteriormente, podemos realizar una punción lumbar para completar el estudio cuando ya disponemos de un diagnóstico por imagen, por ejemplo, en caso de una hidrocefalia o de una esclerosis múltiple.
Otra indicación de la punción lumbar sería la administración de determinados fármacos que deban actuar directamente en el sistema nervioso central (por ejemplo, antineoplásicos).
A pesar de que no existen contraindicaciones absolutas para la realización de una punción lumbar debemos tener especial precaución en algunos casos como pueden ser la existencia de signos inflamatorios o infecciosos en el lugar donde está prevista la inyección (podría suponer un foco de infección del LCR) o en caso de un paciente muy inestable o con alteración de la coagulación (podríamos provocarle un sangrado).
¿Cómo se realiza una punción lumbar?
Se debe realizar en condiciones de máxima asepsia, con material estéril, así como mascarilla y guantes . Normalmente, el paciente es colocado en posición fetal (de lado). Se infiltra un poco de anestesia en el lugar donde vamos a realizar la punción para minimizar las molestias en el paciente. Las agujas de punción lumbar pueden tener diferente calibre dependiendo de si son para adultos o para niños. Al obtener la muestra de LCR se colocará en un tubo estéril que será analizado en el laboratorio. Podemos extraer hasta 40 ml sin riesgo de complicaciones. Tras la punción retiramos la aguja y colocaremos un apósito estéril en la zona de la punción. El paciente deberá permanecer en posición supina (estirado boca arriba) durante unas y beber mucho líquido para facilitar su recuperación. Es muy importante advertir de la posible cefalea post-punción dado que aparece con relativa frecuencia.
¿Tienes curiosidad por saber en qué lugar realizamos la punción?
El lugar específico de punción es entre las vértebras lumbares L3 y L4 en adultos o entre L4 y L5 en niños [. . ¿Por qué a este nivel? Para minimizar el riesgo de lesión medular (en adultos la médula termina entre L1 y L2 y en niños entre L2 y L3).
Una vez que la muestra está en el tubo y antes de enviarla al laboratorio examinamos su aspecto macroscópico. En condiciones normales el LCR normal es claro como el agua y se vuelve turbio en las infecciones.
¿Quieres saber qué analizamos del LCR en el laboratorio?
Miramos el contenido celular, el nivel de glucosa (la concentración de glucosa en el LCR oscila entre 45-80 mg/dl, aproximadamente el 60-70% de la glucemia plasmática) y la concentración de proteínas , entre otras cosas.
Como dato curioso, decirte que en caso de meningitis el valor de glucosa en el LCR está disminuido y las proteínas aumentadas, aunque pueden existir otras posibles causas.
¿Tiene alguna complicación?
Como hemos adelantado, a pesar de que la PL es un procedimiento relativamente seguro, no está exento de complicaciones, aunque se extremen las precauciones . De entre las posibles complicaciones destaca, por su mayor frecuencia, la cefalea post-punción. Aparece entre el 10% y el 30% de los casos. Cursa con cefalea frontal y occipital que suele aparecer entre las 12 y las 24 horas de la punción. Su duración media es de unos cinco días. El dolor empeora de pie y mejora al estirarnos. Puede acompañarse de náuseas, vómitos y mareo. Su tratamiento es el reposo y los analgésicos por vía oral. Debe consultarse con el médico si no evoluciona favorablemente. Otras posibles complicaciones pueden ser una meningitis (poco frecuente), un sangrado o un dolor de tipo ciático.
A pesar de tratarse de un procedimiento mínimamente cruento, aporta una información médica relevante en pacientes con sospecha de patología del sistema nervioso central. Así, si no está contraindicada por algún motivo especial, es una prueba diagnóstica solicitada frecuentemente en el estudio de enfermedades neurológicas.

Artículo especializado
Cómo Prevenir y Tratar la Pubalgia
También conocida como “osteopatía dinámica de pubis” o “entesitis pubiana”, l a pubalgia es la denominación genérica de una serie de lesiones que afectan a diferentes grupos musculares de la zona inguinal y que manifiestan con dolor en el pubis. Una de las más frecuentes es la pubalgia del deportista.
¿Qué es?
La palabra pubalgia significa dolor en el pubis , hueso que en los mamíferos adultos se une a l ilion y al isquion para formar este hueso.
Se caracteriza por un dolor difuso en la zona del pubis , predominantemente unilateral (en un solo lado), que va aumentado progresivamente de intensidad en el trascurso del tiempo , pudiendo durar semanas o meses. La peculiaridad del dolor es que tiene altibajos y esto hace dudar al que lo sufre. Esta es la razón por la que no se suele acudir al médico hasta transcurridos varios meses desde el inicio del dolor. Pero cuanto más tiempo pasa, los picos de dolor son más agudos y más próximos en el tiempo.
Normalmente, primero se presenta al realizar actividades deportivas y posteriormente se asevera y se presenta en la realización de las actividades normales de la vida diaria, como levantarse de la cama o al bajarse del coche.
Causas
Hay una serie de factores que inciden en el desencadenamiento de una patología púbica:
Factores internos:
Acortamiento de los miembros inferiores
Displasia de cadera (también conocida como luxación de cadera)
Hiperlordosis lumbar (aumento excesivo de la curvatura lumbar)
Espondilosis (nombre genérico de las enfermedades o afecciones degenerativas de la columna vertebral)
Deficiencias de la pared abdominal
Factores externos:
Mala técnica deportiva
Mala calidad del terreno deportivo (resbaladizo o pesado)
Sobreentrenamiento
Mala programación del entrenamiento
Enfermedad “ocupacional”
La pubalgia es una enfermedad ocupacional , que se presenta principalmente en actividades físicas en las que se llevan a cabo movimientos repetitivos que se acompañan por aceleraciones y desaceleraciones con cambios bruscos en la dirección del movimiento, viéndose agravada cuando existen condiciones como el sobre entrenamiento.
Esto comporta que la sufran los futbolistas (50% de los casos), seguidos de atletas, corredores de larga distancia, jugadores de rugby, ciclistas y levantadores de peso.
Su incidencia es mayor en los varones principalmente, ya que las actividades que suelen desencadenarla son llevadas a cabo más por hombres que por mujeres. Las diferencias morfológicas entre sexos no son influyentes en el desarrollo de la misma.
La pubalgia se relaciona con problemas de los músculos abdominales. Si bien existe tensión y tracción del pubis por los músculos aductores del muslo, una de las principales alteraciones que llevan al desarrollo de pubalgia es la debilidad de los músculos rectos abdominales, lo que lleva a que se produzca una alteración en la estabilización de la pelvis, que depende del equilibrio entre los aductores del muslo y los músculos rectos del abdomen.
Este desequilibrio muscular genera sobrecarga mecánica que origina una tendinitis que puede afectar a los aductores, a los rectos del abdomen o a ambos grupos musculares.
Tratamiento
El tratamiento irá enfocado a buscar que los picos de dolor sean menos intensos y a la vez más espaciados entre ellos. Tras diagnosticar la lesión, se plantea primero un tratamiento conservador basado en:
Si el facultativo así lo prescribe, se iniciará un tratamiento farmacológico con efectos analgésico y antiinflamatorio para controlar la inflamación y el dolor.
El cese o disminución de la actividad deportiva.
Simultáneamente es recomendable y/o necesario iniciar un programa de fisioterapia que permita tratar la tendinitis y restablecer la estabilidad de la pelvis. En primer lugar, se realizará una valoración a nivel pélvico para saber si existen déficits de fuerza muscular. Constará por lo general de los siguientes ejercicios:
Movilidad pasiva
Movilidad activa sin dolor
Trabajo isométrico de aductores, abductores, recto anterior abdomen y oblicuos
Crioterapia tras la sesión de fisioterapia.
En los casos en que la pubalgia se vuelva recurrente, puede ser necesario suspender la práctica deportiva asociada con esta condición, e incluso tener que recurrir a la cirugía como tratamiento si el conservador no es eficaz ni se observa ningún tipo de mejora.
Prevención
Como en cualquier otro tipo de lesiones, el objetivo es prevenirla con un buen calentamiento previo a la actividad física a realizar y evitando aquellos movimientos o gestos mal ejecutados que puedan llevarnos a lesionarnos.
Reforzar la musculatura estabilizadora de la cadera, que será valorada anteriormente por el fisioterapeuta para determinar las posibles alteraciones entre agonistas y antagonistas.
Dosificación de las cargas de trabajo . Cuando notemos molestias, parar y si es posible intentar descansar. El descanso es uno de los mejores recuperadores.

Artículo especializado
Pruebas durante el Embarazo
El embarazo, y dar a luz un bebé sano, es un proceso fisiológico casi mágico. Son infinitas las posibilidades de que algo falle, pero, por suerte, la mayoría llegan a término perfectamente. La naturaleza normalmente ayuda, pero hay algunos casos en que aparecen complicaciones y para ello hay una batería de pruebas que se realizan a lo largo del embarazo que nos permiten asegurarnos del bienestar tanto de la madre como del bebé.
Pruebas de primer trimestre
Ecografía de diagnóstico : se suele realizar una ecografía al inicio del embarazo, entre la sexta y octava semana para confirmar el embarazo y que está correctamente situado. Se confirma si es único o múltiple y se comprueba que corresponde a las semanas respecto a la última regla.
Ecografía de la semana 12: en esta fecha el feto es suficientemente grande como para mostrarnos ya parte de su anatomía y poder descartar malformaciones graves ya visibles ahora. También es el momento óptimo para valorar factores de riesgo de síndrome de Down: el más importante es la translucencia nucal. Se trata de una banda líquida por debajo de la piel de la nuca del feto que se ha relacionado directamente con el síndrome de Down (a mayor grosor de esta banda, más riesgo). Esta estructura anatómica desaparecerá a lo largo del embarazo, y es concretamente alrededor de la semana 12 cuando es más precisa. Otros marcadores indirectos de este síndrome y que son visibles en esta cita son la presencia de hueso nasal, el latido del Ductus venoso y la regurgitación tricuspídea.
Analítica general: pretendemos valorar el estado general de la gestante, si requiere algún suplemento vitamínico, su inmunidad respecto ciertas enfermedades infecciosas, como las hepatitis, el VIH…
Analíticas de diagnóstico prenatal:
Triple screening: es un análisis de sangre en la semana 12 que calculará el riesgo de que el feto sea síndrome de Down en función de tres datos: edad materna, grosor de la translucencia nucal y valor de unas hormonas segregadas durante el embarazo. El resultado se expresa en forma de fracción: una probabilidad entre 100.000 es, por ejemplo, un riesgo mucho menor que 1/100. Si el riesgo es alto o no nos tranquiliza se puede hacer otro tipo de pruebas.
Otra analítica en sangre que tiene como finalidad diagnosticar los síndromes de Down es el Test Prenatal no Invasivo. Este test aísla en sangre materna fragmentos de ADN del feto o fetos y puede resolver con un valor predictivo positivo próximo al 100%. Se puede realizar a partir de la semana 10.
Amniocentesis o la biopsia corial , la amniocentesis es una punción sobre la bolsa amniótica para extraer una pequeña cantidad de líquido amniótico en el que flotan células del feto. Se realiza alrededor de la semana 15. La biopsia corial consiste en obtener mediante punción de la placenta células de la placenta, se puede hacer a partir de la semana 12. Tanto las células fetales como las placentarias nos permitirán su estudio y en este caso, con toda seguridad, saber si tiene un síndrome cromosómico o enfermedad genética.
Pruebas de segundo trimestre
Ecografía de la semana 20: a estas alturas de embarazo ya podemos realizar un rastreo completo de toda la anatomía fetal y descartar malformaciones y valorar el crecimiento fetal.
Análisis de sangre para valorar el estado de la gestante, si el embarazo está causando un poco de anemia, estado inmunitario respecto determinadas infecciones y Test de O’Sullivan, para medir niveles de glucosa en sangre después de haber tomado una sobrecarga oral de azúcar, con objeto de diagnosticar diabetes del embarazo. Se suele realizar entre la semana 25-27, aunque en determinadas gestantes se puede repetir en el primer y tercer trimestre.
Pruebas de tercer trimestre
Ecografía de tercer trimestre , generalmente sobre la semana 32, para ver cómo van evolucionando los órganos fetales, repasar la anatomía y valorar el crecimiento fetal y hacer un pronóstico de su peso
Analítica de tercer trimestre , sobre la semana 34-36, para seguir evaluando el estado de la gestante y tener unas pruebas de coagulación recientes en el momento del parto que no contraindiquen la anestesia peridural o aumenten el riesgo de sangrado durante el parto.
Cultivo vaginal y rectal, para detectar un porcentaje importante de gestantes que, de forma asintomática, son portadoras de un microorganismo en su vagina o recto, que forma parte de su flora, que se llama estreptococo Agalactiae o del grupo B. Para la gestante no es problema, pero el recién nacido se puede infectar con él el día del parto y causarle problemas. Al identificar a las gestantes positivas se les administrará una dosis de antibiótico para que el bebé no se lo encuentre cuando salga.
Monitorización de la frecuencia cardiaca fetal o Test no estresante : consiste en registrar durante 20-30 minutos la frecuencia cardiaca del feto y la presencia/ausencia de contracciones mediante unos transductores que se fijan al abdomen de la madre mediante unas cintas elásticas (popularmente se les llama “correas”). Los fetos sanos tienen un patrón característico de FC, que va variando entre 120 y 160 latidos por minuto y que hacen periódicamente aceleraciones puntuales. Este patrón es el que queremos observar durante esta prueba para distinguirlos de un feto que pueda estar sufriendo a causa de falta de oxígeno. Se suelen realizar semanalmente las últimas semanas de embarazo.
Pruebas durante todo el embarazo
Durante todo el embarazo, con una periodicidad más o menos mensual, se realizan visitas en la que supervisamos la evolución del embarazo, incremento de peso, tensión arterial, crecimiento fetal, movimientos fetales…
Con estas pruebas que se realizan comúnmente a todas las embarazadas somos capaces de diagnosticar la mayoría de patologías del embarazo y el feto. En casos concretos, con sospechas concretas, pueden ser necesarias otro tipo de pruebas.
Haz nuestro test de embarazo y averigua todo lo que debe saber una embarazada. Descubre todos los consejos y cuidados de las mujeres embarazadas.
Artículo especializado
Consejos y Rehabilitación para la Prótesis de Cadera
La articulación de la cadera es una de las más grandes del cuerpo, aunque la de mayor tamaño es la rodilla. Es una articulación con gran movilidad y muy resistente. Tiene forma esférica, compuesta por cavidad en el hueso pélvico llamada acetábulo donde se alberga la cabeza femoral. Está recubierta por una cápsula articular muy sólida que le confiere una gran estabilidad y un amplio arco de movimiento.
Entonces, ¿qué huesos forman la articulación de la cadera? La pelvis (concretamente una cavidad llamada acetábulo) y el fémur (concretamente su extremo proximal o cabeza).
Cuando se opta por un recambio de toda la articulación hablamos de una prótesis total de cadera y consiste en la sustitución de la cadera (cabeza de fémur y acetábulo) por una prótesis artificial . Esta es una de las intervenciones con mejores resultados dentro de la especialidad de Traumatología. Por supuesto, no está exenta de posibles complicaciones, pero su porcentaje es insignificante frente al de los éxitos obtenidos.
¿En qué consiste la intervención?
El acto quirúrgico suele tener una duración media de 90 minutos . Sin embargo, la estancia en el quirófano puede prolongarse hasta tres horas. Al principio debemos esperar el efecto de la inducción anestésica para ser intervenidos y, tras la cirugía, debemos esperar hasta la recuperación de la movilidad y sensibilidad de las extremidades para volver a nuestra habitación.
¿En qué casos está indicada la colocación de una prótesis de cadera?
En general, estaría indicada en pacientes con dolor de cualquier causa y de intensidad no controlable con medicación y en aquellos pacientes con limitación funcional importante que tienen menguada su calidad de vida. Algunas posibles causas podrían ser: artrosis, artritis reumatoide, fractura, necrosis avascular, enfermedad ortopédica en la infancia, etc. Las dos principales causas serían la artrosis en edad senil y las fracturas secundarias a accidentes de tráfico de alta energía en pacientes jóvenes. No olvidemos las fracturas espontáneas (sin traumatismo desencadenante) en pacientes osteoporóticas.
¿Qué tipos de prótesis existen y cuál es su indicación?
La elección de la prótesis va a depender de varios factores: tipo de patología a tratar (fractura o desgaste articular), la edad del paciente, la calidad ósea y las enfermedades y comorbilidades (existencia de varias enfermedades a la vez) del paciente.
Las prótesis de cadera se clasifican en función de los huesos sustituidos :
Prótesis total de cadera : sustituye la cabeza del fémur por un vástago unido a una cabeza y un cótilo (cavidad ósea donde se aloja el hueso) que sustituye al acetábulo (cavidad cóncava de la pelvis que articula con la cabeza femoral para formar la articulación de la cadera). Normalmente se colocan en casos de artrosis.
Prótesis parcial de cadera: se sustituye la cabeza femoral por un vástago unido a una cabeza protésica, pero no el acetábulo de la pelvis. Son muy frecuentes en caso de fractura de fémur.
Prótesis de resuperficialización (o resurfacing): se trata de una especie de capuchón metálico que se sitúa sobre la cabeza femoral y que articula contra un cótilo también metálico. Es decir, se preserva el hueso y se cubre la parte dañada con un material metálico. Actualmente no se utilizan demasiado.
¿De qué material es la prótesis?
El componente femoral consta de un vástago y una cabeza. El vástago suele ser de material metálico como acero o titanio, ambos muy resistentes. La cabeza unida al vástago suele estar fabricada en cerámica, acero o polietileno de alta densidad .
El componente acetabular: tiene una parte metálica (acero, titanio o tantalio), que se une al hueso. La parte que contacta con la cabeza es de cerámica o polietileno.
¿Cómo se fija la prótesis en el propio hueso?
Existen dos sistemas de anclaje:
Prótesis cementada : se fija al hueso mediante un material llamado cemento óseo. Se utiliza en pacientes osteoporóticos para conferir resistencia.
Prótesis no cementada : mediante material poroso que se asemeja al hueso. Empleada en pacientes jóvenes.
Tras la colocación de la prótesis saldremos de quirófano con unos drenajes llamados redones, que son unos tubos flexibles de material plástico o silicona con dos extremos: uno de ellos se coloca en el interior de la cavidad intervenida por donde se aspira el material hemático post-quirúrgico y el otro extremo está conectado a un envase de plástico en forma de botella donde se recoge todo el material aspirado y se cuantifica durante 48 horas. Por ello, durante esas horas sólo podremos, como mucho, sentarnos. Cuando nos retiren los redones ya podremos empezar a deambular de forma progresiva y siempre bajo la supervisión de los fisioterapeutas.
Rehabilitación
Debemos potenciar precozmente el tono muscular para evitar la flacidez muscular que dificultaría la recuperación. Aprovecharemos nuestra estancia en el hospital (normalmente de tres a ocho días) para iniciar la rehabilitación.
Sería óptimo salir del hospital habiendo logrado algunos avances : subir y bajar de la cama sin ayuda, ir al baño, caminar con caminador, bastón o muletas, y realizar ejercicios de tonificación muscular. En personas incapaces de conseguir estos objetivos puede contemplarse la posibilidad de trasladarlos a un centro de convalecencia intermedia donde recuperarse tras la cirugía, antes de volver al domicilio.
Al darnos el alta definitiva nos facilitarán información, tanto médica como de higiene y hábitos :
Nos enseñarán a limpiar y curar la herida.
Nos ofrecerán un listado de posibles signos de alarma para que lo tengamos presente ante cualquier síntoma de nueva aparición (fiebre, escalofríos, enrojecimiento o inflamación local, endurecimiento de la zona gemelar, dolor incontrolado…) que deberemos consultar de forma inmediata.
¿Cuándo volvemos a hacer vida normal?
Después de una cirugía de reemplazo de cadera, confiaremos en recuperar nuestro estilo de vida anterior, pero sin dolor. Nos llevará un tiempo volver a realizar las actividades diarias con normalidad . Nuestra predisposición y colaboración en la rehabilitación será determinante. Asimismo, nuestro rehabilitador nos indicará nuevas maneras de realizar las tareas cotidianas con la nueva cadera. Si la evolución es favorable podrás volver a caminar, nadar y realizar actividades físicas de bajo impacto en menos tres meses. Y, por supuesto, tenemos que ser conscientes de lo que no debemos hacer, como cruzar las piernas estando sentados o realizar movimientos bruscos y con mucha energía.
Nuestra flamante cadera nos permitirá muchos años de autonomía, pero no olvidemos que dependerá de las circunstancias personales . Los estudios demuestran que más del 80 % de todas las prótesis de cadera duran al menos 15 años, y más del 70 %, al menos 20 años. Por lo tanto, disfruta de ella todo lo que puedas. Y no te preocupes si tienes que ser sometido a una cirugía de reemplazo pasado este tiempo, pues el recambio protésico te durará 15 o 20 años más.
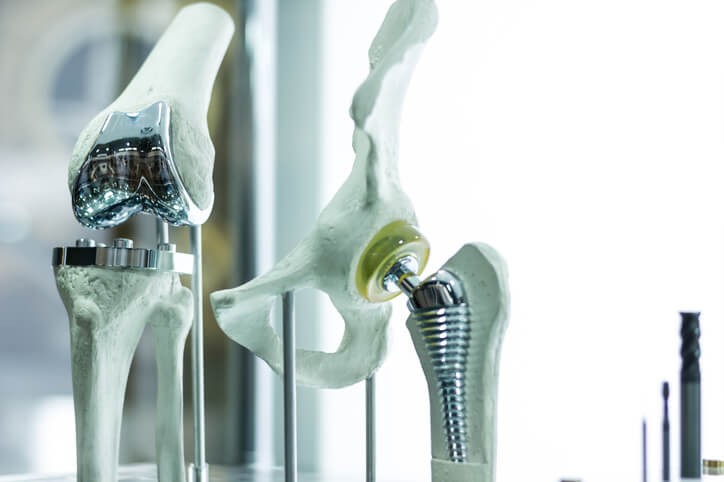
Artículo especializado
Qué Debes Saber sobre la Prótesis de Rodilla
¿Sabías que el recambio articular de la rodilla es la cirugía traumatológica más frecuente en personas de más de 60 años? ¿Sabías que entre tú y yo es muy probable que uno de los dos acabemos con una prótesis de rodilla en nuestra vejez? Pero… ¿sólo en la vejez está indicada la prótesis de rodilla? No, ni mucho menos. Los adultos de cualquier edad pueden ser candidatos a una prótesis de rodilla , aunque es mucho más frecuente entre los 60 y los 80 años.
Como curiosidad…
La articulación de la rodilla es la más grande del cuerpo y está formada por estructuras complejas con la finalidad de soportar la mayor parte del peso corporal cuando estamos en bipedestación (de pie). La rodilla está compuesta por tres huesos (fémur, tibia y rótula), dos meniscos (externo e interno) y varios ligamentos estabilizadores (externo, interno, cruzado anterior y cruzado posterior). Cualquiera de estas estructuras puede lesionarse y a cualquier edad . Por ello, la patología de rodilla es tan frecuente en la consulta del traumatólogo.
¿En qué consiste una prótesis de rodilla?
La prótesis de rodilla es la articulación artificial que sustituye a la articulación dañada o desgastada . El nombre técnico sería: artroplastia, pero también se puede llamar prótesis de rodilla y recambio de rodilla. Es una intervención irreversible, es decir, en caso de que la cirugía no evolucione favorablemente deberá colocarse otra prótesis, pero nunca más se colocará un hueso.
Existen diferentes tipos de artroplastias , pudiendo ser parcial o monocompartimental (sólo se recambia una parte de la articulación) o total o tricompartimental (cuando se realiza un recambio de todas las estructuras óseas de la rodilla).
La prótesis de rodilla está formada por dos componentes metálicos (normalmente sellados al hueso con cemento). Uno se ancla en la parte inferior del fémur y el otro en la parte superior de la tibia. Entre ambos se interpone una pieza de polietileno que haría las funciones meniscales.
De todas las posibles lesiones ¿cuáles de ellas suelen acabar con un recambio articular?
Las causas más frecuentes que ocasionan un recambio articular son la gonartrosis (artrosis de rodilla), la artritis reumatoide, el tumor o la displasia y un traumatismo grave.
La gonartrosis es más frecuente en mujeres que en varones y suele aparecer a partir de los 50 años. Produce un dolor de intensidad creciente a lo largo de los años y de carácter mecánico (aumenta al caminar y mejora con el reposo). Progresivamente aparecerá incapacidad funcional y deformidad articular que conllevará al uso de muletas o bastón para hacer posible la deambulación.
A pesar de que los síntomas y la exploración son muy característicos nos ayudamos de una prueba de imagen ( radiografía) para confirmar el diagnóstico y clasificar la artrosis según su severidad (grado I sería leve y grado IV sería severa).
El tratamiento es conservador o médico en las primeras etapas de la enfermedad. Consiste en rehabilitación, tratamiento antiinflamatorio y/o infiltración local. Sin embargo, aquellos casos de artrosis evolucionada y radiológicamente severa (grados III y IV) que cursan con dolor incontrolable, progresiva limitación de las actividades habitual y deformidades importantes deben ser abordados quirúrgicamente.
Es muy importante valorar el perfil del paciente antes de la cirugía . Existen situaciones que pudieran contraindicar la cirugía: edades extremas, pacientes encamados irreversiblemente, pacientes con demencia o enfermedades terminales…
¿Cuáles son los candidatos más frecuentes?
Los pacientes de edad avanzada, con obesidad, profesión desfavorable para las rodillas y con lesiones previas (ya sean deportivas o degenerativas: condropatías, lesiones meniscales, rupturas ligamentosas, artrosis…)
¿Todas las artrosis de rodilla acaban con un reemplazo articular?
En absoluto. La colocación de una artroplastia en la rodilla implica un acto quirúrgico complejo y, por tanto, sólo se contempla como alternativa terapéutica cuando las otras opciones han fracasado, por ejemplo, en pacientes con dolor intenso, impotencia funcional o una calidad de vida mermada.
Si la opción adecuada es la prótesis de rodilla, ¿cuál es el procedimiento?
Esta intervención es considerada una cirugía mayor por lo que el paciente debe ser sometido a unas pruebas preoperatorias (analítica de sangre, radiografía de tórax y electrocardiograma) para valorar el riesgo anestésico y quirúrgico.
Posteriormente, se programa la fecha de intervención y se revisa la medicación crónica del paciente, ya que alguna debe ser interrumpida temporalmente con motivo de la cirugía.
Nos recomendarán perder peso (si tenemos sobrepeso) y un buen control metabólico (diabetes, hipertensión) para asegurarnos el éxito quirúrgico. El fortalecimiento de los músculos de la rodilla será de ayuda para la recuperación funcional posterior.
Sobre la intervención…
La cirugía , propiamente dicha, dura aproximadamente dos horas, pero el paciente permanece más tiempo en quirófano pues se requiere un tiempo para inducir la anestesia y otro para recuperarse de la misma. Suele utilizarse anestesia general.
La elección del tipo de prótesis es competencia del traumatólogo.
El ingreso hospitalario suele ser de cuatro días, aproximadamente. Durante los mismos se controla el dolor postoperatorio y el paciente comienza a deambular con su nueva articulación, antes de volver a casa.
Una vez sale del hospital tendrá que utilizar un andador o muletas , al inicio. Un fisioterapeuta le adiestrará sobre los ejercicios recomendados para fortalecer la masa muscular de su rodilla.
Si la evolución es favorable el paciente caminará sin ayuda a las seis semanas.
La recuperación total puede prolongarse de cuatro a seis meses (pero el paciente hace vida prácticamente normal a partir de los tres meses).
¿Cuánto dura una prótesis de rodilla?
Puede durar 20 años, pero ello va a depender del cuidado y el perfil del paciente. Algunos de los factores que parecen influir en su longevidad serían:
Edad : cuanto más joven es el paciente, más fácil es que deba recambiarse.
Actividad: cuanta más actividad exijamos, habrá más desgaste y más precoz será su recambio.
Peso: cuanto más pese el paciente, mayor carga sobre la prótesis.
Complicaciones : infección, mala alineación, osteoporosis…
Medicación : existe alguna medicación que puede producir desestructuración ósea, como los corticoides.
La sustitución de una prótesis por otra es un proceso muy complejo , por ello se tiende a esperar el máximo de tiempo posible para la colocación de la primera prótesis. Así, si tienes pensado vivir hasta los 80 años lo ideal sería colocarte la prótesis sobre los 60 y evitar así su recambio. No te preocupes, si necesitas otra prótesis, es una intervención complicada pero no imposible.

Artículo especializado
Pruebas de Esfuerzo
Aunque nos cuidemos y hagamos mucho deporte, los años pasan para todos y nuestro cuerpo, que está formado por una serie de mecanismos, sistemas, órganos… que funcionan de manera coordinada para conseguir adaptarse a las necesidades de cada circunstancia y momento vital, cambian. Estudios como la prueba de esfuerzo nos ayudarán a entender estos cambios y adaptaciones.
Cómo cambiamos
Cuando somos pequeños las reacciones fisiológicas, nuestro metabolismo… trabaja con unos parámetros determinados. Los objetivos en esta etapa son crecer y desarrollarse y, por tanto, las adaptaciones, aunque son en esencia las mismas que en la etapa adulta, varían para conseguir esos objetivos. Con el paso de los años , nuestro organismo experimenta cambios y no reacciona con la misma “solvencia” ante situaciones que previamente nos podían suponer un menor esfuerzo. Esas adaptaciones ocurren también cuando hacemos deporte, cuando nos exigimos más.
En muchas ocasiones, somos nosotros mismos los que no somos conscientes de que los años pasan y de que esos cambios requieren de atención, de una valoración real para poder ejercitarnos, no sólo para obtener el mayor numero de beneficios para la salud, sino para hacerlo en la mejor de las condiciones y con la máxima seguridad. Ello sólo se podrá conseguir si tenemos la información necesaria y actualizada, porque cuando pasan los años, en general, la capacidad de adaptación ante esfuerzos varía y suele hacerlo a la baja.
Desde hace años la ergometría o la prueba de esfuerzo es la prueba principal para poder obtener los datos más precisos relativos a las reacciones fisiológicas agudas al hacer ejercicio. Con este tipo de pruebas lo que se busca es obtener la máxima cantidad de información relacionada con el esfuerzo en un ambiente controlado y de manera personalizada.
Cuando una persona, tenga la edad que tenga y sea del género que sea, se somete a una ergometría los parámetros que se pueden controlar son , entre otros:
Actividad cardiaca (electrocardiograma y frecuencia cardíaca)
Frecuencia respiratoria
Ventilación y consumo de oxígeno
Actividad cardíaca
Poder monitorizar al paciente mediante electrodos pegados a su pecho mientras camina, corre o pedalea nos dará una idea muy concreta de cuál será su respuesta ante una situación de exigencia física como puede ser la práctica deportiva.
El electrocardiograma (ECG) de una persona en esfuerzo puede variar mucho del que puede tener en reposo . No sólo aumenta la frecuencia cardiaca, reacción lógica por el hecho de que el corazón debe bombear mayor cantidad de sangre a los tejidos, sino que pueden existir alteraciones en el ECG que en reposo no aparecen, pero sí en esfuerzo.
De hecho, la ergometría es también una prueba diagnóstica utilizada en los servicios de cardiología por los especialistas. Las reacciones del sistema cardiovascular son las mismas ante un esfuerzo para alguien enfermo que para alguien sano pero la diferencia radica en que quien sufre una patología no parte de un órgano o sistema sano, sino que éste presenta un problema que va a obligar al corazón a adaptarse al esfuerzo con dificultades. Para alguien enfermo subir unas escaleras puede suponer el mismo o mayor esfuerzo que para una persona sana realizar un sprint. Con una prueba de esfuerzo esta adaptación puede estudiarse y valorarse. Es el mismo estudio, pero con individuos que presentan características diferentes.
Volviendo a las alteraciones del ECG, en éste se pueden encontrar algunas que pueden requerir de estudios más completos y rigurosos, pero que sin haber realizado previamente esta prueba hubieran pasado desapercibidos y quizá “dar la cara” más adelante de manera negativa.
Estudios respiratorios
En cuanto a la valoración de los estudios respiratorios, conocer cuál es el consumo de oxígeno en una situación de exigencia es muy útil, sobre todo para aquellos deportistas que quieren aplicar los resultados de la prueba para mejorar su rendimiento. La ventilación durante el ejercicio aumenta en función de las necesidades del organismo, suele ser un aumento proporcional hasta que se llega a un punto máximo en el que esta proporcionalidad se pierde, y no se es capaz de oxigenar adecuadamente. Este efecto metabólico puede estudiarse cuando a la prueba de esfuerzo se le añade el análisis de gases. El deportista en este caso, además de estar monitorizado a nivel cardiaco, lleva una mascarilla que se conecta mediante una serie de tubos a un analizador. El deportista respira de manera normal, aunque hasta cierto punto incómodo, por la mascarilla, y de este modo se pueden estudiar cuáles son sus niveles de oxigeno, dióxido de carbono y el intercambio que existe entre ambos para obtener diferentes coeficientes y variables, que podrán a posteriori ser útiles para su rutina de entrenamiento.
¿SABÍAS QUE…
Además de estos parámetros, e xisten otros como la determinación de lactato, que pueden añadirse a este tipo de pruebas . Esta determinación es importante en el caso de deportes de resistencia ya que permite conocer el nivel de rendimiento y controlar, así, las cargas de entrenamiento. Para la obtención del lactato y la posterior realización de la curva de lactato, se necesitan pequeñas muestras que se obtiene de pequeños pinchazos en el lóbulo de la oreja o del pulpejo de los dedos del deportista. Con un equipamiento especial, se miden los niveles de lactato a lo largo de la prueba.
Cómo se realiza la prueba de esfuerzo
Todos estos resultados se pueden obtener tras la realización de una prueba de esfuerzo. Estas han evolucionado mucho y en la actualidad son mucho más modernas y específicas , pero las más habituales siguen basándose en el ejercicio realizado encima de un tapiz rodante o en una bicicleta. En general, al ser la bicicleta un equipamiento más pequeño y asequible suele ser el tipo de prueba de esfuerzo que más se utiliza, pero en principio el tipo de prueba debería adaptarse a las características técnicas del deporte que practica quien se somete a la prueba. Un ciclista no va a tener la misma capacidad de adaptación sobre una cinta que sobre una bicicleta que es su “modus vivendi” y lo mismo ocurre con aquel profesional que corre más que pedalea. En cualquier caso, realizarse una prueba de esfuerzo se tenga el nivel que se tenga es una recomendación básica para todo aquel que quiere “sumar salud” haciendo deporte.

Artículo especializado
Primeros Auxilios en Caso de Lipotimia
¿Te has visto en alguna ocasión en la situación en la que una persona de tu entorno ha padecido una lipotimia y has tenido dudas sobre lo que se puede hacer? He aquí unas pautas.
¿A qué llamamos lipotimias?
Son pérdidas transitorias del conocimiento y del tono muscular . Se deben a una disminución del riego sanguíneo de todo el cerebro, de inicio rápido (repentinos), de duración corta (pasajeros) y recuperación espontánea completa, generalmente rápida.
A veces pueden quedar síntomas residuales como sensación de cansancio o fatiga, dolor de cabeza o malestar general durante unas horas.
En la lipotimia o desmayo la persona nota que se va a desvanecer con anterioridad a que suceda (los denominados pródromos) y se recupera rápidamente (a los pocos segundos o escasos minutos).
En el síncope la caída al suelo es brusca, sin pródromos y puede tardar algunos minutos en recuperarse. Este tipo de lipotimia puede deberse a problemas cardiacos o nerviosos. Dentro del primer grupo, las patologías más habituales son las arritmias, sobre todo los bloqueos y las taquicardias graves (ritmos demasiado rápidos) que hacen que el corazón no tenga tiempo de llenarse del todo en cada latido y que no pueda, por tanto, proporcionar sangre suficiente al cerebro. Un problema de funcionamiento por estrechamiento en la válvula que existe a la salida de la arteria más importante del organismo, la arteria aorta (causando el cuadro clínico denominado estenosis aórtica ) puede comprometer la llegada de sangre a todos los órganos y ser causa también de síncope.
Causas de la lipotimia
Los motivos de desmayo son diversos , por ejemplo:
Ejercicio y/o esfuerzos físicos intensos.
Deshidratación por esfuerzo o por calor/insolación.
Cambios posturales bruscos (como ponerse de pie de forma muy rápida).
Dolor brusco por traumatismo o por otras causas.
Tos intensa y persistente.
Llanto en niños pequeños.
Susto o sobresalto emocional.
Ayuno prolongado.
Falta de sueño.
Inicio de proceso infeccioso…
DÉCALOGO DE ACTUACIÓN ANTE UN DESMAYO
Evitar situaciones favorecedoras (acordarse de levantarse lentamente, hidratarse de forma abundante durante el ejercicio, etc).
Cuando una persona avisa de que se está mareando debe sentarse o, mejor dicho, debe tumbarse enseguida , para evitar las consecuencias de la caída.
Una vez en posición yacente, debe respirar lenta y profundamente .
Las ropas deben ser aflojadas y se debe facilitar la ventilación en la sala. Poner a la persona a la sombra si está en el exterior.
La persona afectada no debe levantarse inmediatamente . Debe dejar transcurrir aproximadamente 15 minutos (o lo que necesite para no volverse a marear).
Se pueden elevar las piernas unos 30º para facilitar el retorno de sangre al corazón.
Si el afectado tiene náuseas, se debe adoptar la postura de seguridad lateral izquierda (ladear el cuerpo y apoyarlo sobre el costado izquierdo) por si finalmente vomita y evitar, así, padecer problemas de broncoaspiración del vómito.
Se debe intentar mantener la calma en todo momento en las personas que ayudan y en el propio afectado.
Cuando se ha vuelto en sí y se sienten recuperados, se deben levantar poco a poco , primero sentándose y volviendo a esperar y, finalmente, levantarse y andar. Este proceso puede durar entre 15-20 minutos.
Cuando la persona ya está completamente incorporada y no muestre síntomas podemos ofrecer bebidas azucaradas para mayor confort.
¿Qué hacer si la persona no se recupera de inmediato del desmayo?
Habremos de actuar como en una parada cardiorrespiratoria , valorando si se mantienen activas las funciones de respiración y circulación, llamando al Servicio de Emergencias Médicas (112) para solicitar ayuda urgente y practicando maniobras de resucitación cardiopulmonar, si fuera preciso.
Cuándo conviene ir a urgencias
Si se sospecha un origen o causa cardiaca (en niños en general menores de seis años, en niños con cardiopatías ya conocidas, en casos ocurridos durante el ejercicio, en casos con antecedentes familiares de muerte súbita…).
Niños con otras enfermedades.
Si se ha tardado más de cinco minutos en recuperar la conciencia.
Si se ha visto claramente que el paciente convulsionaba (crisis epiléptica) o se aprecia que se ha orinado/defecado encima tras el episodio.
Aquellos casos de pérdida de conciencia que no sean considerados simples desmayos (salvo en el caso de las rabietas): existencia de antecedentes de traumatismo craneal, hipoglicemias en diabéticos, etc.
¿Una lipotimia tiene consecuencias?
Los desmayos dan lugar a una situación en la que debemos tener en cuenta, de una forma muy presente, el historial de vida de cualquier persona. No son un síntoma del que no haya que preocuparse. En principio, pueden llegar a ser peligrosos por lo que la caída en sí misma representa, y la situación puede estar agravada por la forma en que ha caído la persona que sufrió el desmayo. Las consecuencias pueden ir desde un simple chichón o hematoma a cuadros mucho más graves, llegando incluso a la muerte.
¿Se puede prevenir?
No te deshidrates : bebe lo suficiente, sobre todo cuando tu cuerpo pierda mucha agua debido al sudor y/o al calor.
Mantén la sangre circulando : si tienes que permanecer de pie o sentado mucho rato seguido, tensa periódicamente los músculos de las piernas o crúzalas para favorecer el flujo sanguíneo con la finalidad de que la sangre te pueda llegar bien al corazón y al cerebro.
Mantén los parámetros de azúcar y sal en tu sangre en nivel óptimo . Parece un poco contrario a la intuición que tu cuerpo necesite sal para mantenerse hidratado, pero es así. El agua va a donde la sal está; si no tienes nada de sal en la sangre, el líquido no se quedará en tus vasos sanguíneos y se distribuirá en otros compartimentos corporales, provocando con ello que tu tensión arterial se encuentre demasiado baja. Por otro lado, el cerebro necesita el azúcar como fuente primera de obtención de energía.
Avánzate a los acontecimientos. Mantente en un lugar fresco e intenta evitar los ambientes demasiado calurosos, atiborrados de gente o mal ventilados.
Considera los posibles efectos secundarios de tus medicamentos, porque algunos incluyen desmayos y mareos. Si acabas de empezar a usar un nuevo medicamento y experimentas sensaciones de desmayo, habla con tu médico para que te recete otro. Es probable que sea el culpable.
Vigila las emociones. El miedo y la ansiedad pueden cambiar la respiración y causar una baja en la presión arterial, entre otros efectos negativos que pueden provocar un desmayo.
Accede a un chequeo o reconocimiento médico que detecte posibles patologías antes de que puedan ser peligrosas. Con los mejores profesionales, sin esperas y a un precio competitivo.

Artículo especializado
Cómo Afecta la Progesterona a las Mujeres
La progesterona es una hormona sexual liberada por los ovarios y, en caso de embarazo, por la placenta a partir de la semana 10. Su acción fundamental es la preparación del endometrio para una gestación y para su mantenimiento.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Cuáles son sus niveles
Los niveles normales fisiológicos en sangre de progesterona son bajos hasta momentos antes de la ovulación, que es cuando se elevan . Su pico máximo se encuentra en torno al día 21 y 23 del ciclo. Si sabemos cuáles son los niveles sanguíneos podremos confirmar si se ha producido la ovulación o no a lo largo del ciclo menstrual. En mujeres con ciclos regulares se determina el nivel de progesterona el día 21 a 23 y si éste es >30 nmol/l significa que ha habido ovulación.
Por el contrario, en mujeres con ciclos irregulares es mejor hacer dos determinaciones, una el día 21 y otra el 26, y si la hormona aumenta >16 nmol/l también significa ovulación. Por tanto, la progesterona se considera como un buen indicador del correcto funcionamiento del ciclo menstrual.
Cómo actúa
La progesterona actúa en diversos órganos y a diferentes niveles :
Endometrio: lo transforma en secretor, volviéndolo receptivo para albergar y mantener un embrión.
Cérvix y vagina: espesa el moco e impide que pasen los espermatozoides.
Inmunidad: disminuye la inmunidad para que se mantenga el embarazo.
Glándula mamaria: inhibe la lactancia durante el embarazo.
Sistema Nervioso Central: tiene un efecto hipnótico y depresor.
Útero: efecto miorrelajante.
Efecto antiinflamatorio y regulador de la respuesta inmune.
Incremento de la temperatura central tras la ovulación.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Cuándo se utiliza
Por todas estas acciones se utiliza en muchas patologías de la salud femenina . Entre ellas:
Se administra en los casos de amenaza de aborto , ya que ayuda a relajar el útero y, además, en caso de insuficiencia luteínica afianza los niveles de progesterona en sangre a la hora de mantener el embarazo.
Por otra parte, gracias a su acción relajante del músculo liso uterino se emplea en los casos de riesgo de parto prematuro disminuyendo las contracciones que provocan el acortamiento cervical.
Otra utilidad de la progesterona es el llamado test de los gestágenos , que se emplea en los casos de amenorrea (falta de regla) para intentar localizar el origen de dicho problema. Este test consiste en administrar 200 mg de progesterona natural diaria durante una semana y ver si pasados unos días se produce el llamado sangrado por deprivación. Si es así se confirma la integridad del aparato genital y que el origen de la amenorrea es otro, en este caso el motivo suele ser la falta de luteinización del endometrio por no producirse la ovulación; esto es lo que le ocurre en el síndrome de ovario poliquístico.
La progesterona tiene un especial uso en los tratamientos de reproducción asistida. El primer papel es en los ciclos de Fecundación In Vitro, en los que se emplea como soporte de fase lútea, es decir como apoyo en el momento de transferir los embriones para asegurar un aporte suficiente al endometrio. En los tratamientos de donación, tanto de embriones como de ovocitos, ya que en estos los ovarios se dejan en reposo, sin actividad hormonal y es preciso un aporte externo que transforme y haga receptivo al endometrio.
El empleo de la progesterona a lo largo del ciclo de la mujer es ampliamente conocido, se utiliza tanto para provocar la bajada de la regla como para regular la cantidad de sangrado. Esta hormona administrada de forma cíclica consigue que el endometrio se haga cada vez menos grueso causando una disminución en el patrón de sangrado y con ello las molestias del síndrome premenstruales.
Cómo se toma
La forma de administración de la progesterona artificial es múltiple : se puede en forma de cápsulas blandas, tanto vía oral como vaginal. También existe la posibilidad de una inyección diaria intramuscular o incluso en forma de gel vaginal. La dosificación y la duración varían en función de cual sea el motivo de su administración.
Como cualquier fármaco la progesterona, aunque no son muchos ni importantes, cuenta con efectos secundarios . De ellos, el más llamativo probablemente sea la somnolencia, a veces asociada a sensación de vértigo, retención de líquidos, hinchazón y a veces dolor en las mamas por este aumento de líquido, dolor de cabeza…
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.

Artículo especializado
Comprende tu Proceso de Ovulación
Constituye uno de los pasos más importantes del ciclo menstrual de la mujer , puesto que es a partir de la ovulación cuando hay posibilidades de quedarse embarazada. Es el proceso fisiológico que consiste en la expulsión del ovulo maduro (gameto femenino) del ovario de la mujer. Está regulado por una serie de cambios a nivel de las hormonas que regulan todo el funcionamiento del ciclo.
¿Cómo ocurre la ovulación?
A lo largo del ciclo menstrual van cambiando las hormonas . Al inicio del ciclo (los primeros días de regla) actúa sobre todo la hormona FSH (hormona folículo estimulante) y, como su nombre indica, hace que el folículo (que es donde se “aloja” el óvulo), vaya creciendo y llenándose de líquido. Cuando este folículo alcanza un tamaño adecuado recibe una señal de otra hormona, LH o lúteo estimulante, que hace que se rompa y salga el ovocito hacia la trompa. Cuando el óvulo es expulsado del ovario se queda en la trompa de Falopio, esperando a que llegue un espermatozoide y pueda ser fecundado por éste. Por tanto, la ovulación marca el periodo más fértil de la mujer.
El ovocito es capaz de sobrevivir alrededor de 24 horas en la trompa y, si pasado este tiempo, no ha sido fecundado, caerá hacia el útero donde unos días más tarde será expulsado en forma de regla. En esta segunda parte del ciclo menstrual, llamada fase lútea, el folículo ovárico roto se convierte en un cuerpo lúteo o cuerpo amarillo.
¿Cuándo tiene lugar la ovulación?
La ovulación se produce en la mitad del ciclo menstrual , pero siempre que la mujer tenga ciclos regulares. Es decir, si tu ciclo es de 28 días, se produce en el día 14, contando como el día 1 el primer día de sangrado. Si consideramos que la vida media del espermatozoide es de 72 horas y la del óvulo de 24 horas, calculamos que los días fértiles de la mujer abarcan el mismo en que ocurre la ovulación y dos días antes y dos días después de ésta.
Síntomas
La ovulación, además de por los días que dura el ciclo menstrual, da señales de que se está produciendo a través de una serie de signos y síntomas en la mujer :
Elevación de la temperatura corporal de 0,2 a 0,5ºC en el momento en que se produce la ovulación. Esto se debe al aumento de la progesterona tras la liberación del óvulo.
Aumenta la cantidad y textura del moco cervical . Éste se vuelve más elástico y resbaladizo para permitir el paso de los espermatozoides por el cuello uterino, causado por el aumento de estrógenos en el organismo.
También se producen cambios en el cuello del útero , que se sitúa más arriba, con consistencia blanda y un orificio más abierto para que puedan entrar los espermatozoides.
No todas las mujeres, pero sí muchas, notan durante la ovulación una sensación de pinchazos en la parte baja del abdomen . Esto ocurre cuando se rompe el folículo ovárico.
¿Para qué sirve saber el día de la ovulación?
Tanto las mujeres que están buscando un embarazo como las que desean evitarlo deben conocer cuando es la época mas fértil y el día aproximado de ovulación . Las que desean el embarazo, porque durante esos cinco días fértiles las probabilidades son mayores y conviene mantener relaciones sexuales. Y las que no lo desean, para evitar tenerlas o bien para utilizar protección.
Aparte de los signos de ovulación, que no siempre son muy evidentes, para saber cuando estás ovulando, puedes utilizar los test de ovulación. Consisten en unas tiras reactivas en las que se detecta la presencia de la hormona luteinizante o LH en orina. Esta hormona empieza a aumentar en sangre alrededor de unas 36-24 horas antes de la ovulación, y es entonces cuando llega a su concentración máxima, para volver a disminuir a partir de ahí. El mecanismo es sencillo: hay que impregnar de orina las tiras con el reactivo y si aparecen marcadas dos líneas significa que es positivo, es decir, que ha habido aumento de LH. Por el contrario, si solo aparece una significa que es negativo. Haciendo estas tiras durante varios meses puedes elaborarte un calendario de ovulación y marcar los días fértiles en caso de estar buscando un embarazo.
Artículo especializado
Tipos, Diagnóstico y Preparación de la Resonancia Magnética Nuclear
Para obtener imágenes de las estructuras internas del cuerpo humano se utiliza la resonancia magnética nuclear (RMN). Este procedimiento diagnóstico médico utiliza ondas de radio que pasan a través de la zona del cuerpo que se quiere estudiar y que está sometida al efecto de un campo magnético durante la exploración. Permite obtener imágenes de gran calidad y detalle , lo cual ayuda al médico a detectar las variaciones en la forma, consistencia y tamaño de los órganos, y ello puede facilitar mucho el diagnóstico.
Hazte una resonancia magnética sin esperas. En Savia contamos con los mejores centros y especialistas. Cómpralo ahora aquí
¿En qué consiste?
La RMN emplea un campo magnético potente, ondas de radiofrecuencia y un programa informático que permite transformar las señales captadas en una serie de imágenes muy detalladas de los órganos, tejidos blandos, huesos, y prácticamente el resto de las estructuras internas del cuerpo. La RMN, a diferencia del TAC, no utiliza radiaciones ionizantes, es decir, rayos X. Las ondas de radiofrecuencia realinean los átomos hidrógeno del cuerpo, sin causar ningún cambio químico en los tejidos. A medida que los átomos de hidrógeno regresan a su posición habitual, emiten diferentes cantidades de energía que varía en función del tipo de tejido del cuerpo del que provienen. Dicha energía se capta y crea, mediante un programa informático, una imagen de los tejidos explorados.
¿Cómo se realiza?
La realización de una resonancia magnética nuclear puede estar indicada cuando otras pruebas diagnósticas más sencillas, como una radiografía o una ecografía, no han permitido hacer un diagnóstico de certeza . La RMN es muy útil para estudiar:
Masas tumorales y quistes.
Hemorragias.
Roturas de tejidos blandos.
Infartos.
Aneurismas.
Lesiones intracraneales o cardíacas.
Grandes vasos arteriales.
Columna vertebral.
Glándulas (páncreas, tiroides, suprarrenales).
Órganos abdominales (hígado, vías biliares, bazo, riñones).
Estructuras blandas de las articulaciones y de los músculos (tendones, ligamentos).
Para llevar a cabo una resonancia magnética nuclear, el paciente debe de quitarse las joyas y objetos metálicos o que tengan bandas magnéticas como las tarjetas de crédito o los teléfonos. La realización de la prueba supone someter al paciente a un campo magnético, por lo tanto, cualquier objeto metálico puede provocar alteraciones en la captación de las imágenes.
El paciente deberá permanecer durante todo el tiempo relajado y sin moverse . La realización de la resonancia magnética conlleva más tiempo que la de un TAC. La exploración supone entre tres cuartos de hora y algo más de una hora, en función de la estructura anatómica estudiada. En ocasiones puede que sea preciso sedar al paciente para mejorar la relajación. Durante la prueba se oyen ruidos fuertes, como golpes y sonidos metálicos. Al paciente se le facilitan unas protecciones auditivas para amortiguar el sonido de la exploración.
Hazte una resonancia magnética sin esperas. En Savia contamos con los mejores centros y especialistas. Cómpralo ahora aquí
¿Y si sufro claustrofobia o me angustia estar encerrado?
Es importante que si se sufre claustrofobia se informe previamente al equipo médico, dado que el paciente debe estar inmóvil durante un largo tiempo dentro de la máquina de la resonancia, que es una estructura cerrada. Hoy en día, sin embargo, existen aparatos de resonancia abiertos que hacen que la realización de la prueba sea menos agobiante. De todos modos, el paciente siempre tiene a mano un pulsador que puede apretar para detener la prueba temporalmente si es preciso.
¿CUÁNDO SE INYECTA CONTRASTE?
En ocasiones, es necesario inyectar contraste para mejorar las imágenes . El material de contraste más comúnmente utilizado para un examen de RMN contiene un metal llamado gadolinio, que se puede usar en pacientes con alergias al contraste yodado. Es mucho menos común que un paciente tenga una alergia al material de contraste a base de gadolinio usado para la resonancia magnética que al contraste yodado empelado en el TAC. No obstante, incluso si el paciente tuviese alergia al contraste con gadolinio, se podría utilizar dicho contraste tras la administración de una medicación adecuada.
En el caso de la mujer…
Las mujeres deben informar siempre de la posibilidad de estar embarazadas . La resonancia magnética se ha empleado desde los años 80 sin que haya habido ningún informe sobre un efecto nocivo en las mujeres embarazadas o en sus bebés. Sin embargo, debido a que el feto estará en un fuerte campo magnético, las mujeres embarazadas no deben hacerse este examen durante los primeros tres a cuatro meses de embarazo, a menos que se asuma que el potencial beneficio de llevar a cabo la resonancia magnética supera con creces los posibles riesgos. El uso del contraste con gadolinio, sin embargo, está contraindicado en las mujeres embarazadas, a menos que sea absolutamente necesario para el tratamiento médico.
¿Es un procedimiento seguro?
En la mayoría de los casos el examen de RMN es seguro para los pacientes que tienen implantes de metal, a excepción de algunos tipos. No se puede realizar una resonancia magnética si se es portador de:
Implante coclear (del oído).
Algunos tipos de clips que se utilizan para los aneurismas cerebrales.
Algunos tipos de bobinas colocadas dentro de los vasos sanguíneos.
Casi todos los desfibriladores y marcapasos cardíacos.
Algunos implantes pueden interferir con el examen o suponer un riesgo potencial al ser sometido al potente imán de la resonancia. Algunos aparatos implantados requieren de un período corto de tiempo después de su colocación (unas seis semanas) antes de poder realizar una resonancia magnética de manera segura. Algunos de estos implantes son:
Válvulas cardíacas artificiales.
Vías de acceso implantables para administrar medicamentos (port-a-cath).
Extremidades artificiales o prótesis metálicas para las articulaciones.
Estimuladores nerviosos implantables.
Broches metálicos, tornillos, placas, stents o grapas quirúrgicas.
La resonancia magnética es, pues, una prueba segura y que permite obtener mucha información. Sin embargo, como siempre, debe ser el médico quien decida si es la prueba más adecuada para el problema que se quiere estudiar. Asimismo, la RMN no es una prueba que se haga nunca de urgencias, salvo en el caso de que se crea que existe una compresión aguda de la médula espinal.
Hazte una resonancia magnética sin esperas. En Savia contamos con los mejores centros y especialistas. Cómpralo ahora aquí

Artículo especializado
Técnicas Actuales de Reproducción Asistida
Factores como el planteamiento de la maternidad a edades cada vez más avanzadas, el estrés, los hábitos tóxicos y la mala alimentación junto al sedentarismo, que van unidos al sobrepeso y la obesidad, tienen una incidencia muy negativa en la fertilidad de la mujer. Paralelamente, los avances en el conocimiento de la biología y la genética, unidos a la tecnología, hacen que cada vez haya más recursos y opciones que ofrecer a esas parejas que desean un embarazo y no lo consiguen .
Cuándo iniciar el proceso
Cuando una pareja consulta porque tras un año de relaciones sin protección en búsqueda de gestación no han tenido éxito se pone en marcha una batería de pruebas diagnósticas con la finalidad de detectar si existe una causa que lo justifique y poder corregirla o etiquetar a la pareja de “esterilidad de causa desconocida”. Una vez tengamos los resultados un especialista podrá aconsejar un tratamiento de reproducción asistida que será de un tipo u otro en función del perfil de cada pareja.
Existen distintas opciones de tratamiento y será el profesional que se dedica a esta especialidad el que tendrá el criterio para escoger la más adecuada en ese caso. Esas opciones van de más sencillo a más complejo: Inducción de la ovulación, Inseminación artificial y Fertilización in vitro.
Inducción de la ovulación
Es el tratamiento más básico , que resultará adecuado a parejas en las que el único factor que se ha identificado como posible causante de la esterilidad son fallos en la ovulación femenina, que se manifiestan con ciclos menstruales irregulares o ausentes, y el factor masculino se ha descartado.
Consistirá en administrar un tratamiento oral que, tras cinco días de tratamiento, puede conseguir una ovulación forzada cinco días más tarde, y programar en ese momento las relaciones sexuales. Los resultados no son muy espectaculares, pero se trata de un tratamiento sencillo y bastante inocuo que puede ser muy útil en casos muy concretos. Otra opción de inducir la ovulación, mucho más eficaz, pero ya aumentando la sofisticación del tratamiento, es una inyección subcutánea de un fármaco que estimulará la maduración y crecimiento de un óvulo que tendremos que ir supervisando ecográficamente cada dos o tres días hasta observar que está completamente maduro y en ese momento administrar otra medicación que hará que en 36 horas pueda ser fertilizado nuevamente con relaciones sexuales programadas.
Inseminación artificial
Tratamiento adecuado para casos en que existe un factor masculino leve probablemente responsable de la esterilidad , o cuando no hay pareja o no hay pareja masculina, en estos casos recurriendo a semen de banco. También se escogerá una muestra de banco en casos de parejas en que el seminograma muestra ausencia completa de espermatozoides o si el hombre es portador de alguna enfermedad genética que haya que evitar transmitir a la siguiente generación.
Cuando hay alteraciones leves en el resultado del seminograma se recoge la muestra y se potencia en el laboratorio para escoger una selección de los espermatozoides más saludables y depositarlos en el interior del útero, con lo que facilitamos parte del proceso y salvamos el cuello del útero en el caso de que una anomalía anatómica del cuello o sus secreciones sean responsables de frenar el ascenso de los espermatozoides.
Tanto si usamos semen de la pareja como de banco se administra un tratamiento de inducción de la ovulación según se ha descrito en el párrafo anterior, con la diferencia de que, en el momento adecuado, cuando se produce la ovulación, en lugar de programar relaciones se deposita la muestra de semen seleccionada en el interior del útero acercando así a los espermatozoides a su destino, la trompa, donde se producirá la fecundación del óvulo de forma natural.
Fertilización in vitro
Es el tratamiento más complejo , consiste en extraer un óvulo y en el laboratorio fertilizarlo con un espermatozoide para depositario en el útero cuando ya es un embrión de tres a cinco días. Estará indicado en casos de trompas obstruidas, alteraciones severas del seminograma, o parejas con esterilidad de causa desconocida en las que al controlar el máximo de pasos del proceso aumentamos la tasa de éxito.
Incluye distintas etapas : primero hay que estimular los ovarios de forma similar a la inducción de la ovulación, con la diferencia de que el tratamiento pretende conseguir tantos óvulos como sea posible, no sólo uno. Se sigue igualmente su crecimiento con ecografías cada dos o tres días hasta el momento que están maduros y en ese momento se procede a la punción por vía vaginal de los ovarios, con la paciente sedada en quirófano y se aspiran los distintos óvulos que pasan al laboratorio.
Es una intervención ambulatoria habitualmente sin complicaciones, pero tiene el riesgo eventual de que se produzca un sangrado por la punción. Una vez en el laboratorio se unen los óvulos con una selección de los mejores espermatozoides (de la pareja o de banco) para ser fecundados del mismo modo que harían al encontrarse en la trompa. Existen casos en los que debido a una ausencia prácticamente completa de espermatozoides hay que recurrir a una biopsia testicular, e inyectar uno solo de ellos al óvulo para fertilizarlo. Esta técnica se llama ICSI (siglas inglesas de la inyección espermática intracitoplasmática).
FIV con óvulos de donante
En casos de mujeres de edad avanzada o menopausia precoz, o con ovarios que no responden al tratamiento se puede hacer la fertilización in vitro con óvulos de donante. En ese caso es la donante joven y sana la que se somete al tratamiento y a la punción y posteriormente se fertilizaran con la muestra de semen de la pareja para transferir finalmente los embriones a la paciente.
Qué pasa cuando el óvulo es fertilizado
Un óvulo fertilizado se empieza a dividir y ya lo consideramos un embrión . Durante unos días se observa su crecimiento en el laboratorio en unas especiales condiciones de temperatura, medio, pH, y según su aspecto y velocidad de división podemos estimar su calidad, y a los 2-3 o 5 días se escoge el mejor embrión y se deposita con una cánula muy fina en el fondo del útero. Los embriones sobrantes, si los hay, se criopreservan (congelan) para poderse transferir en ciclos posteriores si no se ha conseguido embarazo o para gestaciones posteriores.
Todos estos tratamientos tienen la duración aproximada de un ciclo menstrual normal, habitualmente dos semanas, no están exentos de riesgos pues tanto los tratamientos hormonales como los tratamientos quirúrgicos pueden tener sus efectos secundarios , pero actualmente son mucho más seguros que en décadas anteriores, y los riesgos son asumibles por las parejas que desean un embarazo. Consulta a un especialista si ese es tu deseo pues prácticamente todos los casos tienen una u otra solución.
Artículo especializado
Qué Debes Saber Sobre el Quiste Ovárico
Los quistes de ovario son una de las patologías más frecuentes en la consulta de ginecología, que afectan a mujeres de todas las edades. Debemos desmentir el prejuicio que frecuentemente los asocia a una patología peligrosa ya que casi en su totalidad son benignos . Además, muchos de ellos desaparecen solos sin ningún tratamiento y no dan síntomas. De hecho, suelen diagnosticarse casualmente en una exploración ginecológica o ecografía.
¿Qué es un quiste de ovario?
La palabra quiste deriva de una palabra griega que significa saco o bolsa cerrada. Y contiene diferente material dependiendo del tipo de quiste. Los más frecuentes son llamados quistes funcionales del ovario, que quiere decir que surgen del propio funcionamiento del ovario y se eliminan espontáneamente. Este tipo de quistes se dan en mujeres en edad fértil mientras tienen periodo menstrual.
Para entender esto hace falta una pequeña lección de fisiología y anatomía: toda mujer durante los años que tiene reglas prepara en su ovario un óvulo que crece en el interior de una pequeña bolsa de líquido llamada folículo. Cuando tiene el tamaño y madurez suficiente se abre para dejar salir al óvulo y ser recogido y conducido por la trompa en lo que se denomina “ovulación”. Esto ocurre una vez al mes en condiciones normales. Cuando se da un pequeño error en este proceso nos encontramos con la aparición de los quistes funcionales:
Si el folículo no se rompe para dejar salir al óvulo continúa llenándose de líquido y nos hallamos ante un quiste folicular. En las siguientes semanas se reabsorberá el líquido y desaparecerá.
Si, por el contrario, el proceso de ovulación se produce, pero al romperse el folículo o desprenderse el óvulo accidentalmente sangra el ovario se forma un hematoma en el interior del ovario que se llama quiste hemorrágico o quiste lúteo, que contiene sangre y que también el cuerpo hará desaparecer en unas semanas como cualquier hematoma.
Estos son, pues, los quistes más frecuentes, se dan en mujeres entre su primera regla y la menopausia y son absolutamente benignos .
Quistes orgánicos
El otro gran grupo se llama quistes orgánicos. La diferencia es que no van a desaparecer solos , se trata de algún tipo de células del ovario que crecen y forman una bolsa de contenido distinto según el tipo de células que han proliferado:
Cistoadenomas serosos: líquido transparente, suero.
Cistoadenomas mucinosos: líquido denso, mucoso.
Teratomas o quistes dermoides: contienen diferentes tipos de tejidos como grasa, pelo, dientes, hueso, cartílago…
Endometriomas: contienen restos de sangre envejecida, antigua que adquiere consistencia de “chocolate fundido”.
Todos ellos también son benignos , los teratomas son más frecuentes en mujeres jóvenes, y los endometriomas también aparecen en la edad fértil, pero los cistoadenomas pueden darse a cualquier edad, incluso después de la menopausia. La diferencia significativa con los funcionales es que habitualmente no desaparecen por lo que en muchas ocasiones se propone tratamiento quirúrgico.
Desgraciadamente, en el ovario también crecen tumores malignos (carcinomas o cistoadenocarcinomas) o tumores de bajo potencial de malignidad (borderline), aunque son mucho menos frecuentes. Estos a menudo tienen un componente quístico, pero mezclado con parte sólida y no se les suele confundir con un “quiste simple” de ovario.
¿Qué síntomas provocan?
Pues la mayoría de veces ninguno , suelen ser un hallazgo casual durante una exploración o ecografía ginecológica, lo cual cual significa que pasan desapercibidos sin diagnóstico y que la mayoría de mujeres habrán tenido alguno a lo largo de su vida.
Si dan síntomas es según su tamaño por el espacio que ocupan: sensación de peso en el bajo vientre, molestia o dolor leve de forma espontánea o durante las relaciones sexuales, sensación de ganas de orinar o defecar si comprimen vejiga o recto…
En otras ocasiones pueden alterar el patrón menstrual pues interfieren con la función ovárica de secreción de hormonas.
Rara vez dan síntomas graves , sólo en los casos en que se accidentan: si se rompen, torsionan o sangran pueden dar un cuadro de abdomen agudo con náuseas y vómitos o hemorragia importante que requiera intervención urgente, pero son complicaciones muy infrecuentes.
¿Cómo se diagnostican?
El diagnóstico se basa en las pruebas de imagen , principalmente la ecografía transvaginal. En casos dudosos nos puede aportar alguna información extra un TAC o Resonancia Magnética. Para distinguirlos de los tumores malignos de ovario se pueden solicitar marcadores tumorales en sangre, que están elevados en casos de malignidad pero también en ocasiones en otras patologías ginecológicas benignas.
¿Cuál es el tratamiento?
Ya hemos comentado que con los quistes funcionales no hacen falta tratamientos pues desaparecen espontáneamente. De todas maneras, en ocasiones se pueden prescribir anticonceptivos hormonales para acelerar su resolución.
Los quistes orgánicos no desaparecen espontáneamente y habitualmente se requiere su extirpación quirúrgica. En esos casos la técnica de elección es la laparoscopia (cirugía mínimamente invasiva en la que no es necesario abrir el abdomen y se hace a través de unas pequeñas incisiones). La cirugía puede incluir la extracción completa del ovario o solamente el quiste y dejar el tejido sano. El criterio para hacer una u otra cosa es médico, y se valorará el tipo de quiste, la edad de la paciente y su deseo reproductivo.

Artículo especializado
Riesgos de las Dietas Milagro
De la piña, de la alcachofa, del grupo sanguíneo, alcalina, de la sonda…. ¿te suenan? Estas son sólo algunas de las muchísimas dietas de adelgazamiento de “moda” que se publicitan tanto en medios de comunicación como en centros o clínicas privadas, llegando incluso a ser portada de revistas y libros al alcance de cualquier persona, pero… ¿sabemos realmente si se trata de dietas con base científica ?, ¿ son realmente eficaces ?, ¿tienen algún efecto secundario que pueda comprometer nuestra salud? A continuación, vamos a esclarecer estas y otras dudas para conocer qué hay detrás de estas dietas y cómo reconocerlas a primera vista.
Claves para detectar dietas milagros
Aunque todas las dietas milagro tienen un objetivo común (prometer una pérdida de peso eficaz), sus metodologías difieren entre ellas, ya sea porque unas teorizan sobre la importancia de ingerir un mínimo de calorías y otras se focalizan en la ingesta de un determinado nutriente al que atribuyen propiedades milagrosas (véase la famosa “dieta de la alcachofa”). No obstante, a continuación, mostramos algunas de las claves para identificar dietas o métodos fraudulentos para la pérdida de peso :
Prometen resultados rápidos y milagrosos que se consiguen “sin esfuerzo”.
Se basan en permitir la ingesta de un grupo concreto de alimentos, limitando o prohibiendo la ingesta de otros. En esta “lista negra”, suelen aparecer los carbohidratos como el pan, arroz, pasta o patata y las grasas (aunque sean grasas saludables), como el aguacate y los frutos secos.
Contienen afirmaciones que contradicen las recomendaciones basadas en evidencia científica.
Incluyen testimonios y documentos fotográficos que comparan el antes y el después del tratamiento para aportar credibilidad. De hecho, la legislación española prohíbe utilizar los testimonios de personas famosas o influyentes o de pacientes reales o supuestos como medio de publicidad de cualquier método o producto para la pérdida de peso.
No tienen en cuenta el asesoramiento de un dietista-nutricionista (algunas de estas dietas se pueden llevar a cabo con la simple lectura de un libro) y, en caso de ofrecer un asesoramiento, éste no viene de un profesional debidamente cualificado.
Atribuyen efectos milagrosos a un nutriente o alimento concreto, exagerando sus propiedades.
A menudo, sus tratamientos implican la toma de ciertos productos o suplementos dietéticos comercializados por la misma empresa que promueve el método o la dieta, cuya publicidad es fraudulenta o engañosa
Sus recomendaciones están avaladas por estudios sin suficiente validez: estudios realizados con insuficientes casos, sin suficiente revisión o testados sólo en animales o en modelos celulares (in vitro).
No tienen en cuenta un plan de alimentación personalizado basado en la historia clínica y necesidades de cada persona, por lo que no individualizan su tratamiento según diferentes situaciones y grupos de edad: adolescentes, menopausia, personas con patologías relevantes (cáncer, diabetes) etc.
¿Son perjudiciales para la salud?
Una de las principales dudas antes de llevar a cabo un tratamiento para la pérdida de peso es conocer los riesgos y efectos secundarios que las denominadas “dietas milagro” nos puede acarrear a corto y largo plazo, a destacar:
Producen un “efecto rebote” a largo plazo ya que, en la mayoría de ellas, el metabolismo entra en un estado de “ahorro energético” que conlleva una resistencia a la pérdida de peso en sucesivas dietas. Además, al no promover una correcta educación alimentaria, el individuo puede volver a retomar los hábitos de alimentación anteriores a la dieta y recuperar el peso perdido en poco tiempo.
El peso perdido no conlleva una preservación de la masa muscular. Es decir, se puede perder peso sin perder grasa corporal, con lo que se induce una disminución del metabolismo basal y, en consecuencia, una disminución de la energía que gastamos en reposo.
Pueden desencadenar déficits vitamínicos y efectos secundarios como descompensación de electrolitos, alteración de la glucosa o de parámetros plasmáticos en personas con necesidades especiales como adolescentes, deportistas, embarazadas o diabéticos. Algunas de las manifestaciones de dichas alteraciones pueden ser: fatiga, mareos o dolores de cabeza.
Pueden producir efectos adversos no deseados debido a la interacción de un alimento con un medicamento concreto: es el caso de la dieta del pomelo, cuya ingesta puede interaccionar negativamente con fármacos antihipertensivos o antihistamínicos.
Pueden favorecer el desarrollo de trastornos de la conducta alimentaria al transmitir conceptos erróneos sobre alimentación y promover una obsesión para la pérdida de peso a cualquier precio y sin tener en cuenta la salud física y psicológica del paciente.
Entonces, ¿cuál es la mejor alternativa a este tipo de dietas?
Cuando se trata de perder peso, no hay que buscar atajos rápidos para lograr un objetivo a corto plazo ya que, probablemente, si utilizamos las directrices que promueven este tipo de dietas “milagrosas”, el resultado será un aumento progresivo del peso una vez hayamos abandonado el tratamiento. Es más, hay que tener en cuenta que la pérdida de peso debe ser el reflejo de un cambio de hábitos constante y duradero en el tiempo que permita también lograr un estado de salud óptimo y mejorar otros aspectos como el cansancio, el estrés, malas digestiones o incluso nuestro estado de ánimo.
Para ello, es imprescindible hacer un chequeo médico y, posteriormente, ponerse en manos de un profesional de la salud cualificado para abordar problemas de sobrepeso, como es el caso de los dietistas-nutricionistas. Además, en la pérdida de peso no hay una sola fórmula que sea efectiva y universal: el sobrepeso y la obesidad son situaciones complejas que hay que tratar de manera individualizada y, si fuera necesario, con la ayuda de un equipo multidisciplinar (psicológos, entrenadores, etc.)
Artículo especializado
Beneficios y Contraindicaciones de la Reflexología Podal
Seguro que hemos oído hablar de esta técnica, conocemos a alguien que la ha probado o incluso nosotros hemos podido recibirla. Para quienes no la conocen, pueden pensar que se trata de un simple masaje en los pies, pero aquí veremos cómo la reflexología podal es una técnica terapéutica basada en la estimulación de puntos sobre los pies, denominados zonas reflejas, y que al aplicar presión sobre ellos es posible producir efectos específicos en otras partes del cuerpo.
La reflexología está encuadrada dentro de las medicinas complementarias y, como tal, sirve como complemento de los tratamientos médicos , pero nunca debería sustituir las recomendaciones y prescripciones médicas. Los términos “medicina complementaria” o “medicina alternativa” se refieren a un grupo de prácticas de atención de salud que no forman parte de la tradición ni de la medicina convencional de un país al no estar totalmente integradas en el sistema de salud predominante. En algunos países, son términos que se usan indistintamente para referirse a la medicina tradicional.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cuál es su origen?
Los orígenes de la reflexoterapia hay que buscarlos en la antigua China, Egipto y en las tribus de Estados Unidos. Se han encontrado papiros en Egipto del año 2.000 a.C. en los que aparece la aplicación de esta técnica milenaria, con masajes en las plantas de pies y manos. Los egipcios descubrieron que había partes y órganos del cuerpo que tenían un punto reflejo en la planta de los pies y, al estimular cada uno de ellos se producía una sensación de alivio.
En Estados Unidos, los indios Cherokees de Carolina del Norte masajeaban los pies como parte de una ceremonia sagrada, pues consideraban que al ser el contacto del cuerpo con la tierra, formaban también parte de sus energías.
La reflexología moderna nace a principios del siglo XX a partir de los trabajos del médico estadounidense William Fitzgerald, que observó que l a presión en determinadas áreas de pies y manos provocaron efectos anestésicos en otras partes del cuerpo. Con estos descubrimientos, estableció que el cuerpo humano se halla atravesado, en sentido longitudinal por diez meridianos, cinco en cada mitad del cuerpo, sugiriendo que existe una relación directa entre las diferentes áreas y los distintos órganos del cuerpo.
Por qué funciona
Hay muchas teorías que explican el porqué del funcionamiento de la reflexoterapia, y su influencia en el sistema nervioso parece la explicación más sensata. Cualquier presión aplicada en los pies genera una señal en el sistema nervioso periférico, que alcanza al sistema nervioso central, donde varias partes del cerebro la procesan. Es en ese momento cuando se redirige hacia órganos concretos para que relajen la tensión a la que están sometidos y autoajusten sus niveles de energía y oxigenación.
Quienes proponen la reflexología señalan que su s upuesto mecanismo de acción proviene de la acupuntura , la cual afirma que el hombre posee una energía invisible e inmensurable, el chi , que circula por unos canales que reciben el nombre de meridianos. En estos canales se encontrarían unos puntos precisos que se pinchan con agujas -o, en el caso de la reflexoterapia, se masajean y oprimen – para supuestamente regular la circulación de esa energía. Quienes proponen esta terapia señalan que cuando esa energía se estanca en un órgano o en algún punto del trayecto, se produce un desequilibrio que supuestamente es capaz de repercutir a la larga sobre sus funciones orgánicas y producir una enfermedad.
Las sesiones
Las sesiones de reflexoterapia tienen una duración de entre 30 y 50 minutos . El terapeuta trabaja sobre los pies desnudos y normalmente se utiliza la técnica en seco, aunque algunos profesionales prefieren utilizar aceites para la sesión.
La reflexología de pies y manos utiliza manipulaciones mediante presión, estiramientos y movimientos metódicos . Es muy importante que la persona comente si las presiones que recibe le producen malestar y/o dolor en cualquier punto del pie u otro tipo de incomodidad. Generalmente se trata de una sensación muy soportable, según refieren los pacientes.
El reflexólogo debería iniciar la sesión con una completa entrevista sobre el estado de salud del paciente, y después examinar los pies e iniciar el tratamiento si así estuviera indicado.
Un reflexólogo siempre va a trabajar los dos pies como parte de un tratamiento completo. El pie izquierdo representa el lado izquierdo del cuerpo y el pie derecho representa el lado derecho.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Beneficios de la reflexología podal
La reflexología aplicada en los pies es una terapia que nos puede ayudar tanto a prevenir diferentes síntomas y dolencias como a conseguir un equilibrio físico y mental. A continuación, cito algunos de los beneficios generales que podemos conseguir con la reflexología podal:
Promueve la relajación y alivia el estrés.
Reduce el dolor en general.
Mejora los casos de amenorrea (ausencia de menstruación) y los síntomas del síndrome premenstrual.
Mejora la circulación de la sangre, y reduce los niveles de colesterol y triglicéridos en sangre.
Complementa el tratamiento contra el cáncer en la disminución de los efectos secundarios de la medicación.
Contribuye a una mente positiva y mejora la respuesta emocional.
Facilita el parto y la recuperación tras el mismo.
Mejora la calidad del sueño.
Mejora la función renal.
Mejora el estreñimiento y la función intestinal.
Contraindicaciones de la reflexología podal
Aunque cuenta con muchos beneficios, hemos de tener en cuenta que la reflexología podal no está exenta de contraindicaciones , las cuales debemos valorar antes de realizar el tratamiento:
Procesos agudos de fiebre.
Osteoporosis del pie o de la pierna.
Enfermedades isquémicas del corazón (angina de pecho, infarto de miocardio).
Embarazos de riesgo.
Infecciones agudas en general.
Los buenos resultados de la reflexología podal y la escasez de efectos secundarios hacen que hoy en día sea aplicada con más frecuencia por los profesionales sanitarios de la medicina convencional, entre ellos enfermeros y fisioterapeutas.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.

Artículo especializado
Procesos y Fases de la Rotura de Ligamentos
No se puede hablar de rotura de ligamentos sin hacerlo de esguince, una de las lesiones más frecuentes, que afecta sobre todo a los tobillos, los pies, las rodillas y las muñecas. Sin embargo, también los vemos en la columna cervical, hombro, codo y cadera. Porque… ¿es lo mismo rotura parcial que esguince grado II?, ¿y rotura completa que esguince grado III? Ahora saldremos de dudas.
El ligamento es una estructura semielástica formada por fibras de tejido conectivo que unen dos articulaciones y les confiere estabilidad y movimiento. La lesión más frecuente que puede sufrir un ligamento es, con diferencia, un esguince. En la mujer el más común es el de tobillo y en el hombre el de rodilla.
La torcedura o entorsis durante la práctica de actividad deportiva (futbol y básquet los más comunes) es el mecanismo más frecuente de lesión, pero también al bajar las escaleras, en un bordillo, en un socavón. En ocasiones, la torcedura conlleva a la caída al suelo y, por tanto, a una contusión ósea directa sobre la zona. Según la fuerza de torsión, distensión o giro de la articulación la lesión provocada puede alcanzar diferentes grados de gravedad. En general, si se oye un chasquido articular asociado al mecanismo de torsión suele indicar lesión más grave (incluso rotura de ligamentos) pudiendo asociarse a una fractura ósea. Otros síntomas sugerentes de gravedad podrían ser: dolor intenso con impotencia funcional absoluta, inflamación inmediata, aparición de hematoma, deformidad, bloqueo articular o inestabilidad.
En definitiva, llamamos esguince de ligamento a la lesión provocada por una distensión brusca en la articulación afecta . Un estiramiento de intensidad superior a la elasticidad propia del ligamento provoca que las fibras del mismo se estiren o elonguen más de lo normal pudiendo llegar incluso a romperse.
Tipos
Según el grado de distensión o fuerza transmitida al ligamento durante la torcedura podremos encontrarnos un esguince de ligamento grado I o leve (lesión de menos del 5% de fibras del ligamento), un esguince de ligamento grado II o rotura parcial (lesión de menos del 50% de fibras del ligamento) o un esguince de ligamento grado III o rotura completa (lesión del 100% de fibras del ligamento). Si la rotura es completa tendré una inestabilidad en esa articulación. Es importante afinar el diagnóstico y el grado de gravedad pues va a condicionar el tratamiento y el tiempo de recuperación.
¿Qué debo hacer si sufro una torcedura en una articulación?
La primera medida, siempre, es aplicar hielo local (no directamente sobre la piel. Se debe interponer un paño para evitar la lesión cutánea del frío directo. Seguidamente hay que acudir a urgencias donde te evaluaremos y te trataremos.
Es evidente que se deben valorar todos los ligamentos que componen la articulación (los ligamentos del compartimento interno y externo) así como su estabilidad. No podemos obviar la palpación ósea de dicha zona pues es frecuente encontrarse pequeños arrancamientos óseos en caso de torcedura y distensiones severas. Durante la exploración, podremos apreciar si se trata de un esguince grado I o leve, o bien si existe una lesión de mayor magnitud que pudiera haber roto el ligamento parcial o totalmente. ¿Cómo lo sabemos? Simplemente porque la articulación estará inestable en caso de rotura completa.
Solicitaremos, en primer lugar, una radiografía para descartar una lesión ósea asociada a la ligamentosa. Si detectamos una lesión ósea y precisamos continuar el estudio podremos solicitar un TAC. Nuestra valoración de urgencias finaliza con la colocación de un vendaje (que variará en función de la lesión). La llamaremos fase aguda o de inmovilización. En un esguince grado I colocaremos un vendaje simple y funcional, mientras que en una lesión grado II-III precisaremos colocar un vendaje compresivo para tratar la inflamación aguda. Indicaremos una pauta médica y un tratamiento antitrombótico (si se trata de una lesión que precise inmovilización prolongada). Recomendaremos descarga de la articulación mediante muletas (extremidades inferiores) o cabestrillo (extremidades superiores) para disminuir la inflamación aguda. En la siguiente visita de control revaloraremos nuevamente la estabilidad articular.
Si sospechamos de una rotura
En caso de sospecha de rotura de ligamento continuaremos nuestro estudio mediante la solicitud de una prueba diagnóstica que valore las partes blandas , pudiendo ser una ecografía o una resonancia magnética nuclear (RMN). Ya sabes que los ligamentos no pueden visualizarse en una radiografía. Actualmente se solicita la resonancia por la riqueza de información que nos aporta. Mientras esperamos el resultado de esta prueba seguimos el tratamiento médico según la evolución de la lesión. Una vez tenemos el resultado en la mano, es cuando debemos concretar el tratamiento definitivo. Si tan sólo se diagnostica una rotura parcial del ligamento la trataremos de forma convencional hasta su curación. Sin embargo, en caso de rotura completa de ligamento (también llamado esguince grado III) vamos a valorar diferentes condicionantes que nos llevará a decidir la mejor opción terapéutica.
Qué tener en cuenta a la hora de tratar una rotura completa
En la decisión de tratamiento de una rotura completa de ligamento entran en juego muchos factores : edad del paciente, actividad deportiva habitual, actividad habitual, comorbilidades, etc. El tratamiento puede ser ortopédico (con vendaje ya sea compresivo o yeso) o quirúrgico (con intervención quirúrgica), en función del perfil del paciente y los riesgos quirúrgicos que le pueda acarrear. En el caso de un deportista profesional siempre se opta por la opción quirúrgica por tratarse de la opción más rápida de estabilizar y recuperar la lesión.
Independientemente del tratamiento realizado, tras un periodo de inmovilización se requerirá, sin duda, un tratamiento rehabilitador-fisioterápico. Será la fase subaguda o de rehabilitación funcional que finalizará con la fase de curación.
Tiempo de recuperación
En función del grado de lesión, el tiempo de recuperación va a cambiar sustancialmente. Así en un esguince grado I estaremos recuperados en tres o cuatro semanas, mientras que un esguince grado II puede requerir de seis a ocho, y uno de grado III puede prolongarse más de tres meses. En todos los casos se recomienda, sin embargo, un tratamiento rehabilitador para volver a poner la articulación en marcha tras el periodo de inmovilización (cuanto más largo vamos a necesitar más rehabilitación).
Antes de pasar por todo esto, ¿puedo prevenirlo de alguna manera? Sé que lo sabes, pero tenemos que insistir: no te olvides de calentar el músculo y las articulaciones antes de iniciar el ejercicio . Facilitará el estiramiento de las fibras durante el mismo y en caso de lesión es posible que evitemos la rotura completa del ligamento. En caso de lesión, no dudes en acudir a urgencias.
Artículo especializado
Remedios para Combatir un Quiste en la Encía
¿Cuándo piensas ir a visitarte al odontólogo para que valore esa pequeña sobreelevación que te tocas con la punta de la lengua desde hace unas semanas? Quizás es un quiste gingival, una patología benigna. Entonces, ¿merece la pena dedicarle todo un texto? Pues sí, porque lo importante no es el quiste gingival en sí sino un posible error de diagnóstico que podría tener consecuencias fatales.
El quiste gingival del adulto es una lesión poco frecuente . Puede confundirse fácilmente con otras lesiones de aspecto similar. Se trata de una patología benigna, normalmente asintomática, que suele verse por casualidad durante una revisión periódica. Clínicamente suele presentarse en forma de lesión sobreelevada o nódulo en el espesor del tejido gingival. Suele tener un tamaño aproximado de 0’5 cm de diámetro, está bien circunscrito y recubierto de mucosa gingival normal. Por tanto, puede pasar desapercibido con facilidad. En ocasiones puede tener un color azulado por la transparencia de su contenido venoso. Si bien es cierto que puede ocasionar dolor local no es lo más frecuente en la mayoría de casos. Con el tiempo puede generar una reacción inflamatoria ósea local que podría traducirse en una pequeña depresión ósea apreciable en la radiografía. La afectación ósea local dificultaría su extirpación por su adherencia a planos más profundos.
¿Dónde se localiza?
Esta lesión t iene especial predilección por determinadas localizaciones (sobre todo junto al canino inferior y el área premolar en el 75% de los casos). Es mucho más frecuente en la quinta y sexta décadas de la vida. Una vez hallado, suele recomendarse su extirpación quirúrgica y el estudio anatomopatológico para confirmar el diagnóstico. En definitiva, si realmente se trataba de un simple quiste, con la extracción ya hemos realizado el tratamiento correcto. Sin embargo, si tras el análisis se confirma que no era un simple quiste tenemos que considerar que ha sido una gran suerte haberlo extirpado para analizarlo.
MENSAJE IMPORTANTE
Como odontólogos, nuestro mensaje es que no minimices la importancia de una lesión bucal . Si un día durante el cepillado notas un nódulo único, pequeño (menor de 1 cm de diámetro) y al palparlo no duele es muy probable que sea un quiste pero, recuerda mi consejo, no lo dudes y acude a la consulta del odontólogo.
Qué puede pasar
Si el quiste ocasiona problemas locales (sobre todo por afectación ósea) puede poner en peligro la vitalidad de la pieza dental adyacente . Asimismo, por tratarse de una lesión de partes blandas es muy probable que la realización de una radiografía no nos aporte información adicional, sin embargo, descartaría la afectación de estructuras adyacentes (como puede ser la tabla ósea donde están insertados los dientes).
¿Está indicada, entonces, su extirpación si es una lesión benigna que no provoca dolor? Sin duda alguna, sí. El tratamiento de los quistes gingivales en adultos se realiza mediante la extracción quirúrgica realizada bajo anestesia local y en condiciones de máxima asepsia. Suele extirparse el quiste y su tejido superficial. Normalmente se precisa la colocación de unos puntos de sutura en la zona de la extracción para la correcta cicatrización local. Esta sutura debe ser retirada una semana después. Tras la cirugía suele recomendarse cobertura antibiótica y maximizar la higiene bucal. Se recomienda el uso de colutorio antiséptico durante el procedimiento .
Artículo especializado
Por Qué Hacerse un Rinoplastia
Las operaciones de nariz no sólo responden a motivos estéticos; en muchas ocasiones, se realizan por motivos funcionales (mejorar la respiración). La rinoplastia es el procedimiento quirúrgico en el que se modifica la forma y apariencia de la nariz pues puede alterar todas sus estructuras. Es un proceso que debe ser individualizado, en función de las expectativas del paciente.
¿En qué consiste?
La rinoplastia es el procedimiento quirúrgico que permite modificar la forma de la nariz , de acuerdo a una funcionalidad estética o respiratoria. Se realiza para alterar el tamaño, la forma, o las proporciones de la nariz, que den deformidades a la misma, o que impidan una respiración normal. Debe ser un proceso individualizado en cada paciente, para determinar con el cirujano las expectativas y los posibles resultados a obtener. Debe realizarse siempre en un ambiente estéril quirúrgico bajo anestesia general, por un cirujano estético matriculado.
Previo a preparar la cirugía deberán tomarse fotografías desde diferentes ángulos, que serán manipuladas por computación, y permitirán evaluar las expectativas del paciente en conjunto. Deberá suspenderse la toma de medicamentos antiinflamatorios no esteroides (AINES) y anticoagulantes dos semanas antes y después de la cirugía, y evitar fumar.
Inmediatamente después de realizar la rinoplastia, se pueden presentar sangrados, dificultades respiratorias, hematomas, entumecimientos locales, entre otros.
¿Cómo es el procedimiento?
La rinoplastia p uede realizarse por dentro de la nariz o a través de una pequeña incisión en la base de la misma . El cirujano puede alterar el tamaño del cartílago o hueso de diferentes modos. Al finalizar, se colocarán vendajes internos y una férula de yeso o plástica, que el paciente llevará durante siete a 10 días, y se deberá permanecer con la cabeza elevada tanto para reposar, como para dormir, con el objetivo de reducir el sangrado y la hinchazón.
Es normal que en los primeros días haya mucosidad y sangrado, motivos por los que se colocará una almohadilla absorbente debajo de los orificios nasales.
¿Cuáles son los inconvenientes?
Para generar estabilidad ósea, se realiza una fractura con un martillo y un escoplo, lo cual puede generar una línea incontrolada de fractura y dificultad en tratar las asimetrías óseas , las convexidades óseas o el posicionamiento preciso del mismo hueso.
Se deberán tener las siguientes precauciones en el postoperatorio: evitar ejercicios aeróbicos, sonarse la nariz, evitar el estreñimiento (aumentar el consumo de fibra), evitar las expresiones faciales intensas (como reír o gritar), y los baños de bañera con vendaje, al menos durante los primeros 10 días postoperatorios.
La hinchazón tardará en desaparecer, y puede que los párpados estén morados en los primeros 15 días posteriores a la cirugía, para lo que se indicará colocar compresas con hielo durante todo el día, las primeras 48 horas tras la cirugía.
¿Cuáles son los resultados y la recuperación?
Los cambios milimétricos en la punta de la nariz u otra zona proporcionarán un gran cambio en el aspecto global . La recuperación total se produce al año, aunque el retorno a todas las actividades ya se realiza a las cuatro semanas postoperatorias.
¿EN QUÉ SE DIFERENCIAN LA RINOPLASTIA DE LA SEPTOPLASTIA?
La rinoplastia es un procedimiento quirúrgico que permite cambiar la forma de la nariz , y puede combinarse con la septoplastia , que permite mejorar la respiración , mediante el enderezamiento del tabique nasal.
¿Cuáles son las secuelas y contraindicaciones de una rinoplastia?
Pueden presentarse asimetrías, retracciones cicatriciales, o exceso en la resección de la giba nasal, lo que implica realizar un retoque al año de la cirugía. Está contraindicado realizarla sobre todo en pacientes con alteraciones de la coagulación, hipertensión no controlada y hemofilia, entre otros.
Rinoplastia ultrasónica
La rinoplastia ultrasónica es una técnica que permite un mayor remodelado en menor tiempo, con menos complicaciones. Utiliza un bisturí piezoeléctrico, y permite realizar un procedimiento suave y menos traumático, con un remodelado más preciso del hueso. La recuperación es más rápida, sin tantos hematomas, y con menor hinchazón. Los resultados son muy naturales.
 Savia
Savia