Artículos Especializados

Artículo especializado
Funciones y Deficiencia de la Vitamina B12
La vitamina B 12 (cobalamina) es una vitamina hidrosoluble del grupo B, que r esulta básica para el funcionamiento normal del cerebro, del sistema nervioso, y también para la formación de la sangre y de varias proteínas . Además, contribuye a la elaboración del ADN, el material genético presente en todas las células; y también en la metabolización de los aminoácidos, de los ácidos grasos y de los glúcidos. También previene un tipo de anemia, denominada anemia megaloblástica, que provoca cansancio y debilidad en las personas.
Propensa a la deficiencia
No es infrecuente que se produzca deficiencia de vitamina B12 pues su fisiología humana es compleja . Esta vitamina debe ser liberada de la unión a las proteínas por la acción de las peptidasas digestivas (enzimas), tanto en el estómago como en el intestino delgado. El ácido gástrico libera la vitamina de las partículas de alimentos; por lo tanto, los antiácidos y los medicamentos que bloquean los ácidos, pueden inhibir la absorción esta vitamina. La posibilidad de sufrir de hipovitaminosis B 12 aumenta con la edad, ya que algunas personas producen menos ácidos estomacales a medida que envejecen.
¿Qué funciones cumple la vitamina B 12 ?
La vitamina B 12 es imprescindible para la salud por varios motivos :
Aumenta la energía y reduce la fatiga y el cansancio.
Favorece la digestión, la asimilación del hierro y de los hidratos de carbono consumidos con la alimentación y la metabolización correcta de las grasas.
Asegura un buen funcionamiento del sistema nervioso.
Ayuda a la producción de los glóbulos rojos en la sangre.
Regula la división celular y favorece la longevidad.
Protege el corazón y el sistema circulatorio de la homocisteína.
Está implicada en la producción de la hormona suprarrenal.
Favorece un sistema inmunológico saludable.
Favorece la reproducción femenina y un embarazo saludable.
Favorece la serenidad mental y regula el estado de ánimo.
Fomenta la claridad mental, la concentración y la memoria.
Aumenta la energía física, emocional y mental.
¿Qué causa el déficit de vitamina B 12 ?
No suele tener un origen dietético (salvo en personas veganas/vegetarianas), es decir, rara vez se debe a una ingesta deficiente por parte de la persona. Las causas más comunes son:
Problemas de absorción : para su correcta asimilación por el organismo la vitamina B 12 necesita una proteína que se segrega en el estómago llamada factor intrínseco. Cuando por algún motivo no se produce, o su secreción es deficiente, la vitamina B 12 no se asimila. Esta falta de factor intrínseco puede deberse a anomalías puntuales, a un defecto congénito o a una cirugía donde se ha reseccionado una parte del estómago. También hay otras patologías (donde no interviene el factor intrínseco) que dificultan la correcta absorción de vitamina B 12 , como la celiaquía, la enfermedad de Crohn, problemas pancreáticos, parásitos intestinales, etc.
Interacciones : diversos fármacos pueden dificultar la acción de la vitamina B 12 , así como también algunos tratamientos como la quimioterapia, y el crecimiento de bacterias anormales en la flora intestinal.
Otras patologías : hipotiroidismo y otros trastornos endocrinos, alcoholismo, enfermedades hepáticas, cáncer, etc.
¿Qué ocurre si no consumo o absorbo suficiente vitamina B 12 ?
Algunos de los síntomas de la deficiencia de vitamina B 12 son cansancio, debilidad, constipación, pérdida del apetito, pérdida de peso y anemia megaloblástica . También es posible que se manifiesten problemas neurológicos , como entumecimiento y hormigueo en las manos y los pies. Otros síntomas de la deficiencia de vitamina B 12 incluyen problemas de equilibrio, depresión, confusión, demencia y pérdida de memoria. La deficiencia de vitamina B 12 puede causar daños en el sistema nervioso, incluso en personas que no padecen anemia. Por este motivo, es importante tratar una deficiencia lo antes posible.
En el caso de los bebés, si hay deficiencia de vitamina B 12 se manifiesta con retraso del crecimiento, problemas del movimiento, retrasos en alcanzar los hitos típicos del desarrollo, y anemia megaloblástica.
Altas concentraciones de ácido fólico (vitamina B 9 ) pueden ocultar una deficiencia de vitamina B 12 al corregir la anemia megaloblástica, un signo característico de la deficiencia de vitamina B 12 . Sin embargo, el ácido fólico no corrige el daño progresivo al sistema nervioso que también causa la deficiencia de vitamina B 12 . Por esta razón, los adultos sanos no deben consumir más de 1,000 mcg de ácido fólico por día.
¿Qué alimentos son fuente de vitamina B 12 ?
La vitamina B12 la encontramos de forma natural en muchos alimentos de origen animal y en algunos que la añaden (alimentos fortificados con vitamina B 12) . Se pueden obtener las cantidades recomendadas (entre 2-3 mcg/día), con una dieta que incluye alimentos variados como :
Hígado vacuno, almejas, ostras y mejillones son las mejores fuentes de vitamina B 12 .
Pescado, carne, carne de ave, huevos, leche y otros productos lácteos.
Ciertos cereales para el desayuno, levaduras nutricionales y otros productos alimenticios fortificados con vitamina B 12 . Es mejor leer la etiqueta del producto para saber si a un alimento se le ha añadido dicha vitamina.
Las pocas verduras que son fuentes de esta vitamina, en realidad son análogos, es decir, bloquean la absorción de la vitamina B 12 , aumentando, incluso, la necesidad del cuerpo de este nutriente.
¿Qué suplemento dietético de vitamina B 12 se recomienda?
Si no se consume suficiente vitamina B 12 a través de los alimentos o se sospecha que el organismo no es capaz de absorberla, se recomienda empezar de inmediato a tomar un suplemento dietético de esta vitamina.
Existen suplementos diarios de 25-100 mcg al día, suplementos de 1000 mcg que se pueden tomar dos veces por semana o suplementos de 2000 mcg que se toman uno por semana. La forma química de suplementación de vitamina B 12 se aconseja que sea a través de cianocobalamina, porque es la forma más estudiada, la presentación a mejor precio y que resulta más fácil de encontrar y la forma química más estable y resistente tanto a la temperatura, como a la luz y los cambios de pH.
Artículo especializado
Vaginosis Bacteriana, la Infección Más Frecuente en Mujeres
La vaginosis bacteriana es una inflamación vaginal , una patología endógena por el sobrecrecimiento de bacterias que habitualmente se encuentran en cantidades pequeñas. Para que se produzca hace falta que los lactobacilus (bacterias “buenas”) disminuyan. La labor de estos lactobacilos es producir ácido láctico para mantener un pH acido como mecanismo de defensa que impide que se reproduzcan otro tipo de bacterias, producen también peróxido de hidrógeno que evita la colonización de gérmenes anaerobios. La vaginosis bacteriana es un tipo de patología que puede aparecer en cualquier etapa de la vida de la mujer, aunque es la etapa fértil en la que con más frecuencia aparece.
Causas
Aunque se desconoce la causa exacta de esta patología, sí se conocen varios factores de riesgo que pueden favorecer su aparición.
Tener relaciones sexuales con una nueva pareja sexual o tener varias parejas sexuales, aunque no se considere la vaginosis bacteriana como una infección de transmisión sexual.
Lavados vaginales en exceso , ya sean con agua o con algún producto de higiene intima, que hacen que se modifique el ph natural.
Falta de lactobacilos naturales . Muchas veces esta carencia es debida a la toma de antibióticos o a infecciones previas.
Síntomas
El síntoma más frecuente de esta patología es la presencia de un flujo vaginal abundante de aspecto amarillo o grisáceo con un “olor a pescado”. No es muy habitual que vaya asociado a irritación, por lo que no suele cursar con picor o escozor vulvo-vaginal. En otras ocasiones no presenta ningún tipo de sintomatología y el diagnostico se hace en una revisión rutinaria en la consulta del ginecólogo. El diagnostico de esta afección se hace en consulta bien por visualización del flujo o también cuando el ginecólogo recibe el informe de la citología.
Aunque la vaginosis es un proceso benigno se relaciona con complicaciones en ginecología y en obstetricia por lo que si se diagnostica hay que tratarla. Se ha demostrado que puede provocar enfermedad inflamatoria pélvica, aborto espontáneo, parto prematuro, y otras complicaciones maternas postparto. También parece que hay relación con el fracaso de las técnicas de reproducción asistida. Por todo esto es mejor tratar a las mujeres que estén embarazadas, que se vayan a someter a un proceso quirúrgico ginecológico o invasivo
Tratamiento
El tratamiento de la vaginosis bacteriana está basado en los antibióticos. Sin embargo, el uso de antibióticos suele destruir los lactobacilos naturales de la vagina con lo que después del tratamiento puede ser de gran interés añadir al tratamiento productos probióticos, pues estos productos contienen lactobacilos capaces de colonizar la vagina y mejorar la barrera de defensa. Esta patología es frecuente que sufra recurrencias y si de nuevo se da una tanda de antibióticos y se vuelve a deshacer la flora natural de la vagina y no se dan productos probióticos, se entra en un círculo de infección y recidivas. Se ha demostrado que el uso de lactobacilos, ya sea vía oral o vía vaginal hace más completo el tratamiento con los antibióticos y además reduce los cuadros de recidiva.
Otra opción de tratamiento para la vaginosis igual de eficiente es el cloruro de decualinio, un antiinfeccioso y antiséptico , que se administra en forma de comprimidos vaginales, uno al día durante seis días, ya que tiene una actividad eficaz y rápida bactericida. Además, al no ser un antibiótico es más difícil que genere resistencias. Los síntomas empiezan a remitir en las primeras 24-48 horas, se recupera mucho mejor la flora vaginal y el pH.

Artículo especializado
Funciones y Deficiencias de la Vitamina D
La vitamina D, también denominada calciferol, es un nutriente que encontramos en la porción grasa de ciertos alimentos y juega un papel fundamental en la salud ósea. Sólo obtenemos un 10% de esta vitamina a través de los alimentos que ingerimos y la mayor parte, el 90%, se sintetiza en la piel, a través del contacto con los rayos ultravioletas del sol, por este motivo se la conoce como vitamina solar .
Resulta paradójico que el 50% de la población española tenga déficit de esta vitamina siendo un país con buen clima y soleado. Más adelante, detallamos los motivos que pueden conducir a este déficit y las medidas o precauciones para evitarlo.
Una vitamina especial
La vitamina D es especial y diferente a las demás vitaminas porque tanto cumple con una función reguladora como hormonal . Existen dos formas:
Vitamina D3 , también conocida como colecalciferol, aparece en productos animales, se encuentra en el tejido adiposo o graso y es difícil de incorporar a través de la dieta porque hay pocos alimentos que la contengan de forma natural (pescados grasos, como atún, caballa, salmón; lácteos enteros, como leche, yogur, queso, mantequilla, crema de leche, nata; yema de huevo y el hígado). Esta vitamina también la obtenemos a través de la piel mediante la exposición a la radiación solar y es la forma más habitual de incorporarla al organismo.
Vitamina D2 , también conocida como ergocalciferol, se obtiene de forma artificial en los vegetales y se utiliza para enriquecer alimentos y así asegurar la ingesta adecuada diaria.
Funciones de esta vitamina
Estas dos formas de vitaminas (D3, D2), que pasan por el hígado y finalmente en el riñón se transforman en una molécula biológicamente activa con acción hormonal. Estas formas activas favorecen la absorción de calcio en el intestino y en el riñón estimulan su reabsorción, por lo que participan y son indispensables para la formación y mineralización ósea . Sin embargo, a la vitamina D se le atribuyen más funciones porque se han descubierto receptores de esta vitamina en otros tejidos y células (músculo, corazón, cerebro, vasos sanguíneos, mama, colón, próstata, páncreas, sistema inmune y piel). Se sabe que interviene en el sistema nervioso favoreciendo que el impulso eléctrico llegue a los músculos, fortalece el sistema inmune ayudando a prevenir la aparición de infecciones y enfermedades, favorece el control de la presión arterial y también interviene en la secreción de la hormona insulina estimulando su producción en el páncreas y ayudando a las células a no desarrollar una intolerancia, disminuyendo así la posibilidad de crear resistencia y padecer diabetes con el paso de los años. También se ha descubierto que existe una relación directa entre la vitamina D y la producción de serotonina favoreciendo el sentirse de mejor humor y disminuyendo la sensación de cansancio.
Incluso en los últimos años existen estudios que le otorgan un papel protector frente a algunas enfermedades como artritis reumatoide, esclerosis múltiple y cáncer de colon.
Por qué tenemos falta o déficit de vitamina D
El déficit puede aparecer porque no hay un consumo suficiente de vitamina D a través de la dieta, no se absorbe suficiente vitamina D de los alimentos por un problema de malabsorción, existe alguna enfermedad renal o hepática que impide convertir la vitamina D en su forma activa o por la toma de medicamentos que limita la absorción de esta vitamina. También hay que tener en cuenta que, con la edad, de forma natural, la piel pierde su capacidad para producir esta vitamina y las personas con piel de coloración oscura tienen menos capacidad de síntesis de vitamina D. También se sabe que la obesidad obstaculiza el paso de la vitamina D a la sangre ya que cierta cantidad de esta vitamina se adhiere a la grasa por ser una vitamina liposoluble (soluble en grasa)
Aun así, la causa más común que provoca el déficit de esta vitamina es por la falta de exposición solar asociado al uso de cremas solares de alta protección que actúan como pantalla solar, para prevenir la aparición del cáncer de piel. Nos hemos habituado a vivir y trabajar en espacios interiores donde, aunque haya luz, no filtra los rayos solares.
Recomendaciones específicas para evitar la deficiencia
Es importante tener en cuenta los alimentos ricos en vitamina D, ya que son pocos y deberemos escoger adecuadamente
Se encuentra en: aceite de hígado de pescado, pescado azul, huevos, mantequilla, nata, queso, leche enriquecida y, curiosamente, champiñones expuestos a radiación ultravioleta.
También están en alimentos enriquecidos con vitamina D como bebidas de soja o de arroz, zumos o cereales.
El aceite de hígado de pescado y los pescados grasos o azules que se alimentan de plancton que absorben mucha luz solar (arenque, salmón, sardina, caballa, atún…) son las fuentes alimentarias más ricas en vitamina D.
La leche humana y la leche de vaca no enriquecida tienden a ser fuentes pobres de vitamina D. Sin embargo, la leche continúa siendo el alimento de elección para el enriquecimiento de la vitamina D debido a su contenido en calcio.
La vitamina D es muy estable y no se deteriora cuando los alimentos se calientan o se almacenan durante períodos prolongados.
La vitamina D también la sintetiza el organismo a través del contacto de la piel con los rayos solares, por ello se recomienda pasear entre 10-15 minutos al día en horas de sol para sintetizar dicha vitamina. Es suficiente con exponer la cara y los brazos, lógicamente evitando horas de máxima radiación solar en verano (de 11-16h)
Cuando no se expone la piel al sol y no se logra consumir suficientes alimentos enriquecidos o fuentes naturales de vitamina D, otra opción es tomar suplementos de vitamina D. Esta elección siempre debe estar supervisada por un médico y llevar un control.
¿Qué signos o síntomas aparecen cuando hay una deficiencia de vitamina D?
Si la deficiencia es leve no suele producir síntomas o signos. Si la carencia es más grave se produce una pérdida de la densidad ósea favoreciendo el riesgo de sufrir osteoporosis y fracturas. En niños esta situación puede causar raquitismo haciendo que los huesos sean más blandos y se doblen. En adultos, los casos de deficiencia severa pueden conducir a la osteomalacia, que cursa con huesos débiles, dolor y debilidad muscular.
¿Existe la toxicidad por hipervitaminosis?
Debemos tener la precaución de no excedernos con la ingesta de vitamina D ya que se almacena en el organismo y si las concentraciones en sangre son demasiado elevadas puede dar signos de toxicidad como náuseas, vómitos, pérdida de apetito, debilidad y pérdida de peso. Además, la hipervitaminosis D también conlleva unos niveles elevados de calcio en sangre que puede causar confusión, desorientación, problemas en el ritmo cardíaco e incluso provocar daños en los riñones. Sin embargo, llegar a una concentración de vitamina D que se considere perjudicial sólo se puede lograr tomando suplementos, nunca con una exposición excesiva al sol, ya que en caso de haber demasiada vitamina D en sangre, el cuerpo limita su producción.
Artículo especializado
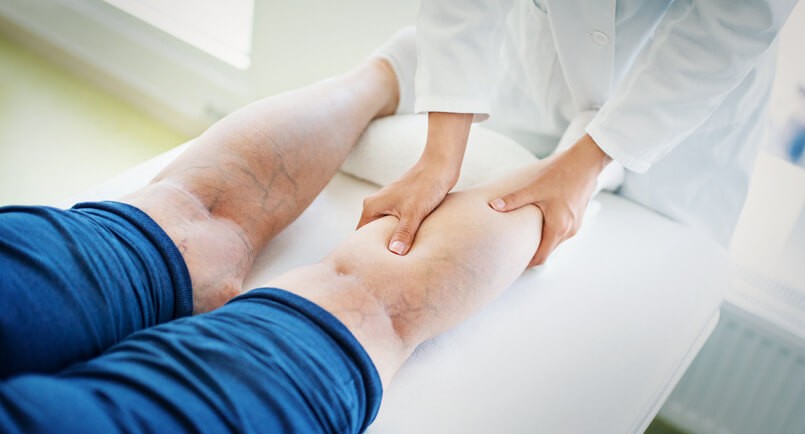
Últimos Tratamientos para las Varices
Pesadez, dolor, picor, cansancio, calambres musculares e incluso hinchazón en las piernas. Estos son los síntomas que acompañan a las varices, estas venas que presentan dilataciones y ondulaciones permanentes y patológicas en su pared . En las mujeres los síntomas pueden empeorar con la menstruación, el embarazo y con tratamientos hormonales sustitutivos o anticonceptivos orales.
¿Cómo funciona el sistema venoso?
Las venas de las piernas son las responsables del ascenso del flujo sanguíneo hasta el corazón en cantidad adecuada a las necesidades de cada momento . Ello es posible gracias a los trayectos venosos y a un sistema muscular impulsor a modo de bomba que permiten la movilización del flujo sanguíneo.
Existen dos sistemas venosos bien diferenciados en las extremidades inferiores: el superficial (sistema venoso superficial) y el profundo (sistema venoso profundo), ambos relacionados mediante las venas perforantes o comunicantes. Las venas del sistema superficial tienen unas paredes más finas y distensibles y se distribuyen en forma de red. El sistema venoso profundo alberga el 90% de la sangre venosa de los miembros inferiores y presenta paredes más gruesas (menos distensibles). Un sistema de válvulas es el responsable de encauzar el flujo sanguíneo en dirección ascendente y centrípeta (es decir, el flujo se dirige del sistema venoso superficial al profundo y, posteriormente, en sentido ascendente). ¿Cuál es el sistema que permite que la sangre se mueva en contra de la gravedad? Gracias a la contracción muscular la sangre se impulsa en sentido ascendente.
¿Cuándo hablaremos de insuficiencia venosa crónica?
Cuando existe dificultad para el retorno venoso . La principal causa es la incompetencia de las válvulas venosas que provoca un aumento de la presión venosa de los miembros inferiores y el paso de sangre desde el sistema profundo al superficial (en sentido opuesto a la normalidad). Generará la aparición de varices y daño en los capilares. En efecto, las varices son mucho más frecuentes en las extremidades inferiores y, al evolucionar, llevan a una insuficiencia vascular crónica (cinco veces más frecuente en la mujer que en el hombre).
¿Cuáles son los principales factores de riesgo?
En mujeres el factor de riesgo más frecuente es el embarazo mientras que en los hombres es el sobrepeso. Los profesionales sometidos a bipedestación (posición de pie) o sedestación (posición sentada) prolongada y poca movilidad tendrán mayor riesgo. El calor empeora los síntomas (el frío los mejora).
¿SABES QUIÉN ESTUDIA, CONTROLA Y TRATA ESTA PATOLOGÍA?
Es el cirujano vascular . En la primera visita realiza un interrogatorio extenso sobre el entorno médico y personal, y realiza una exploración física exhaustiva (inspección y palpación). Muy probablemente realizará una Eco-Doppler, procedimiento no invasivo que aporta la información necesaria para confirmar el diagnóstico y orientar hacia el tratamiento más adecuado.
¿Con qué propuestas terapéuticas contamos en la actualidad?
El tratamiento propuesto va a depender de la frecuencia e intensidad de los síntomas. Como es evidente, vamos a recomendar unas medidas higiénico-dietéticas eficaces en todos los casos de varices, aunque, en más del 90% de casos vamos a precisar de tratamiento específico. Por ello no nos cansaremos de recomendar la realización de ejercicio físico de forma regular, el chorro de agua fría en las extremidades inferiores al finalizar la ducha o la alternancia de agua fría con tibia para estimular el tono venoso (se llama Hidroterapia de Kneipp), la elevación de las extremidades al finalizar el día, el control del peso y el abandono del hábito tabáquico.
Como medidas más específicas disponemos de:
Medidas de compresión mediante el uso de medias de compresión elástica que aplican una presión decreciente desde el tobillo, que mejora el retorno venoso y el edema. Normalmente se emplean durante todo el día con la mayor compresión tolerada por el paciente. ¡Ojo! Han de ponerse antes de levantarse de la cama (en ese momento las venas están desinflamadas).
Medias de compresión inelástica : se basa en la creación de un envoltorio rígido alrededor de la pierna para potenciar el vaciado venoso.
Drenaje linfático : mediante un masaje rítmico y suave ascendente sobre las paredes de los vasos linfáticos para redirigir el flujo y facilitar el retorno linfático hacia las venas.
Fármacos venotónicos: que proporcionan alivio a corto plazo.
Terapia invasiva : puede ser química (escleroterapia), térmica (radiofrecuencia y ablación por láser) o mecánica (fleboextracción parcial o completa de la vena safena)
La escleroterapia consiste en la inyección intravenosa de una sustancia y la posterior compresión local para obstruir la vena. Indicada en varices de pequeño tamaño y varices postquirúrgicas. Mención especial tiene la escleroterapia con espuma, que consiste en la inyección de una sustancia (polidocanol) que se convierte en microespuma en el interior de la vena, y se adhiere a su pared interna, provocando su retracción. Este procedimiento es de mucha utilidad en el tratamiento de las varices recidivadas. Permite tratar varices de cualquier tamaño, ya sean superficiales o profundas. Se realiza de forma ambulatoria. Posteriormente, se recomienda el uso de medias de compresión.
La radiofrecuencia consiste en la esclerosis del interior de la vena safena interna o externa mediante la aplicación de un sistema de oclusión en el interior de su luz. Para ello, primero se cateteriza la vena y posteriormente se libera energía en forma de calor provocando la retracción de sus paredes. El láser puede ocasionar efectos secundarios locales como cambios de pigmentación y quemaduras superficiales.
El CHIVA es una técnica quirúrgica que requiere un estudio hemodinamico con Eco-Doppler del sistema venoso de los miembros inferiores. Realiza una eliminación selectiva de la variz y preserva la vena safena interna.
La intervención quirúrgica estará indicada en caso de síntomas floridos o con riesgo de complicaciones (varicoflebitis, varicorragia) o en caso de recidiva (a los 10 años de la intervención un 25% de pacientes desarrollarán varices de nuevo).
¿Podemos prevenir la aparición de varices?
La prevención es fundamental en caso de poseer factores de riesgo (hipertensión, obesidad, dislipemia, diabetes, tabaco…) o antecedentes familiares próximos.
Las técnicas más eficaces son: ducha diaria con agua fría sobre las piernas o ducha de contraste (alternando agua caliente y fría), buena hidratación de la piel con cremas o aceites corporales, realizar ejercicio físico de forma regular, combatir el sobrepeso, evitar el estreñimiento, evitar posturas mantenidas durante tiempo prolongado, intentar dormir con las piernas ligeramente levantadas y levantar las piernas al final del día.
Respecto al calzado, como en muchas otras situaciones, se deben evitar los extremos. Tanto el calzado plano como el tacón muy alto dificultan el retorno venoso y el sistema muscular de bombeo sanguíneo ascendente. ¿Cuál es el calzado ideal? El amplio, cómodo, de tacón medio y con cordones. Ello no quiere decir que no podamos lucir unos estupendos tacones y lo compensemos después con un chorro de agua fría o baños de contraste y un buen masaje ascendente, o la elevación de las piernas durante unos minutos al finalizar la jornada.

Artículo especializado
De Qué Avisan los Vértigos Cervicales
¿Por qué al hablar de vértigos especificamos que son cervicales? ¿Existen otros tipos de vértigo? ¿En qué casos el dolor cervical se acompaña de sensación de mareo e inestabilidad? El vértigo cervical cursa con síntomas vertiginosos (inestabilidad, náuseas y vómitos) acompañados de sintomatología cervical (en la mayoría de casos por una contractura muscular importante que dificulta el aporte vascular a la zona del oído). La causa más relevante de vértigo cervical es el estrés y su tratamiento, como veremos, debe considerar los síntomas del vértigo y los de la contractura cervical. Una vez conseguida la curación debemos realizar ejercicios posturales a diario para tonificar el músculo y evitar recaídas. En caso de sufrir vértigo cervical es importante iniciar el tratamiento cuando los síntomas empiecen a florecer, pues será más fácil controlarlos.
¿Por qué un vértigo puede ser cervical?
El vértigo es una sensación repentina de rotación externa, inestabilidad y desequilibrio que puede acompañarse de sensación nauseosa e incluso vómitos. La duración del cuadro es variable, sin embargo, es una situación muy invalidante para la persona que lo sufre. ¿Qué otros síntomas puedo encontrarme en el vértigo de origen cervical?
En general tendremos dolor en la columna cervical junto con hipersensibilidad y contractura muscular en los trapecios . Puede existir dolor selectivo en la región occipital con movilidad disminuida y dolorosa en todo el rango de movimiento y acompañado de sensación de inestabilidad. Este cuadro debe hacernos sospechar de un vértigo cervical.
¿PENSABAS QUE EL VÉRTIGO SÓLO PODÍA TENER ORIGEN AUDITIVO?
Ni mucho menos. Una contractura cervical importante puede comprometer el flujo sanguíneo cerebral y ocasionar un cuadro vertiginoso . En realidad, existen dos tipos de vértigo: uno de origen periférico, donde el oído interno es el principal responsable como regulador del equilibrio, y el otro de origen central, donde el cerebro el responsable.
Y ¿por qué una contractura cervical puede ocasionar una sensación vertiginosa? Por conflicto vascular, es decir, ante una contractura importante el aporte vascular hacia el oído puede verse comprometido y ello origina la inestabilidad ante determinados movimientos.
Causas
Ante la aparición de un vértigo las primeras causas a descartar serían un problema de oído (tapón de cera, infección, otolitos, neurinoma del nervio acústico) , o un problema cervical (cervicoartrosis, contractura cervical, sobrecarga muscular…).
Cuando el posible origen del vértigo se focaliza en la columna cervical debemos hacer hincapié en la exploración de la misma. Debemos palpar la columna cervical ósea, así como la musculatura paravertebral. Es importante solicitar al paciente que realice todos los movimientos cervicales necesarios para explorar esta zona (flexión y extensión, lateralización y rotación). Con mucha probabilidad detectaremos movimientos dolorosos que nos sugerirán el origen preciso del dolor. Es frecuente encontrarnos con una musculatura paravertebral dolorosa o hipersensible a la palpación por tener un tono muscular aumentado. Observaremos que cuando el paciente gira la cabeza nota aumento de su sensación de inestabilidad.
Al interrogar al paciente es frecuente que nos confiese una situación de estrés en la esfera personal o laboral , aunque, en muchas ocasiones, se dan ambas situaciones a la vez.
¿Qué aconsejamos en estas situaciones?
En fase aguda es importante el tratamiento médico de los síntomas . Posteriormente, debemos abordar las posibles causas y evitar posibles recaídas.
Ante todo, debemos tratar el cuadro vertiginoso, tanto la sensación de inestabilidad como los posibles síntomas acompañantes (nauseas o vómitos). Cuando el cuadro vertiginoso comienza a remitir debemos abordar el cuadro cervical según nuestra exploración. Puede ser necesario el uso puntual de un collarín cervical y el tratamiento mediante antiinflamatorios y relajantes musculares. La aplicación de calor local será muy beneficiosa en esta etapa. Cuando los síntomas agudos (vértigo y cervicalgia) comienzan a remitir es cuando recomendamos un tratamiento rehabilitador de columna cervical para mejorar el tono muscular y erradicar los síntomas en su totalidad.
¿Existe alguna terapia alternativa?
Desde luego que sí, tengo que mencionártelas, a pesar de no formar parte de la medicina tradicional. Podríamos considerar la acupuntura, la homeopatía y la osteopatía . Las manipulaciones osteopáticas en la zona cervicodorsal y la relajación de la musculatura cervical colaborarán en la mejoría de los síntomas, aunque bajo ningún concepto debemos dejarnos manipular si no se trata de un profesional.
¿Conoces la maniobra de Epley?
Se utiliza para el tratamiento del vértigo de origen auditivo y consiste en la manipulación mediante unas maniobras de reposicionamiento de oído interno . Es llevada a cabo normalmente por los otorrinolaringólogos. Su tasa de éxito es alta pero también la de recaídas en menos de un año. Durante la manipulación se desencadenan síntomas vertiginosos que pueden llevar al cese de la prueba por malestar del paciente.
¿Podemos hacer algo para prevenir episodios futuros?
Es importante potenciar la musculatura paracervical mediante ejercicios de tonificación . Pero también debemos evitar posturas mantenidas durante un tiempo prolongado.
Pide cita con un especialista en rehabilitación. Sin esperas, en los mejores centros médicos y con un precio muy competitivo.

Artículo especializado
Cómo Curar una Úlcera
Cuando hablamos de úlceras, no nos referimos a una enfermedad en concreto sino a una situación, la de una herida de curación lenta, que puede estar causada por muchas enfermedades. Hablaremos de las más comunes, las úlceras de decúbito y las úlceras de las piernas de causa vascular, frecuentes en las personas de edad avanzada.
Los dos tipos de úlcera más comunes y cómo se producen
Úlcera de decúbito
Afectan a las personas mayores con movilidad reducida o encamadas , por ejemplo, los pacientes con enfermedad de Alzheimer u otras demencias. Son llagas que comienzan como un enrojecimiento de la piel, que progresan con despegamiento de la misma, y siguen la evolución como úlceras más o menos profundas. Pueden estar o no sobreinfectadas, y aparecen sobre zonas de apoyo y prominencias óseas como la zona sacra o los talones. Se producen porque la inmovilización de la zona y la presión comprometen el riego sanguíneo de la piel.
Úlcera vascular de las piernas
Las llagas de las piernas afectan a personas mayores con múltiples enfermedades como diabetes, insuficiencia venosa (varices), aterosclerosis (taponamiento de las arterias) o diabetes. Pueden ser arteriales (por compromiso del riego arterial), venosas (por estancamiento de la sangre por mal retorno venoso), o pueden ser mixtas o multifactoriales, influyendo en su formación la diabetes, la hipertensión, u otras enfermedades de la sangre. Constituyen un p roblema muy frecuente y que requiere de estudios y pruebas específicas. En general, son un problema que debe abordar tanto el cirujano vascular (porque en algunos casos la solución puede ser una operación) como el dermatólogo o el médico de familia.
Síntomas de las úlceras
Las úlceras pueden tener formas y aspecto diferentes y pueden o no acarrear dolor. En cualquier caso, siempre pueden ser una fuente de infecciones y de merma de la calidad de vida . En el caso de las úlceras de decúbito, son un problema para el enfermo encamado, y también para sus cuidadores, que deben dedicar más tiempo y esfuerzo a la movilización y las curas del paciente
Diagnóstico de las úlceras
Según el tipo de úlceras, puede ser necesario realizar estudios como exploraciones vasculares (Doppler, arteriografía, angio-resonancia), biopsias del tejido de la úlcera, cultivos microbiológicos para descartar una infección, o análisis de sangre. Están dirigidos a conocer el tipo de úlcera y determinar cuál es su manejo más adecuado .
Tratamiento de las úlceras
El tratamiento será:
Primero se ha de tratar el proceso causante , sea una insuficiencia venosa o arterial que requieran de una intervención quirúrgica, una diabetes que requiera un control metabólico más estricto, o un paciente encamado que requiera más movilización o protección de las zonas afectadas.
En segundo lugar, independientemente de la causa, una úlcera debe mantenerse limpia y sin infección . Existen múltiples apósitos curativos que van más allá de una simple gasa sujeta con un esparadrapo. Estos apósitos “inteligentes” contienen sustancias como los hidrocoloides, los alginatos o el ácido hialurónico, que son capaces de acelerar la curación. Para emplearlos, debe prescribirlos siempre un médico o el personal de enfermería, y determinar en cada momento cuál es el más adecuado. Existe todo “un arte” sobre cómo manejar una úlcera en sus diferentes formas y fases, según esté más seca o más húmeda, infectada o no infectada. En muchas ocasiones, la compresión adecuada de las piernas con medias o vendas es importantísima para acelerar la curación, así como mantener las extremidades elevadas para mejorar el retorno venoso.
Si se sospecha que hay una infección de la úlcera, se debe recurrir a antibióticos , ya sean tópicos (en cremas) como orales, siempre prescritos por un médico.
TEN EN CUENTA QUE…
Hay que pensar que cuando una úlcera se inflama y pica más , una posibilidad es estemos desarrollando una alergia de contacto por los múltiples antibióticos en crema o los apósitos que se han ido aplicando. En este caso se tiene que suspender todo lo que no sea imprescindible, e intentar hacer unas pruebas de alergia de contacto o “epicutáneas” para conocer exactamente a qué se es alérgico y poder evitarlo.
Medidas preventivas de una úlcera
En las úlceras de decúbito , es importante realizar cambios posturales, y utilizar colchones especiales “anti-escaras” para evitar que el anciano encamado “se llague”.
En las úlceras vasculares , el principal factor que previene su aparición es un estilo de vida saludable, que impida el desarrollo de obesidad, diabetes o enfermedad cardiovascular. Es importantísimo abandonar el hábito de fumar. En las personas con problemas de retorno venoso, el uso de medias compresivas es fundamental para mejorar la circulación, así como el realizar ejercicio físico, pero evitar las situaciones que impliquen estar de pie mucho tiempo sin moverse.

Artículo especializado
Qué Debes Saber sobre la Depresión Posparto
Actualizado el 10/01/2022
La depresión posparto es una de las complicaciones más comunes e incapacitantes de la maternidad, aunque a menudo es infradiagnosticada y por lo tanto no es tratada adecuadamente. Se estima que puede afectar a más del 10% de las mujeres que dan a luz.
Además, en estos últimos tiempos la depresión postparto se ha visto más acentuada por la pandemia del coronavirus y el aislamiento al que se han visto sometidas muchas madres tras el nacimiento de sus hijos.
Qué es la depresión posparto
La depresión posparto es un trastorno del estado de ánimo grave que puede aparecer en la madre durante el primer año tras el nacimiento del niño, si bien suele ser común que tenga lugar durante los tres primeros meses de vida.
Su aparición se asocia con el sufrimiento materno y puede tener numerosas consecuencias negativas para el bebé, la madre y el seno familiar.
Duración
La duración de la depresión posparto es muy variable. La mayoría de los casos se resuelven en unos pocos meses a partir del tratamiento. Sin embargo, cerca del 25% de las mujeres diagnosticadas todavía presentan depresión un año después de dar a luz y más del 10% después de dos años. Aproximadamente el 40% de las mujeres recaen durante un nuevo embarazo, o aunque no exista un embarazo de por medio. Es probable que la depresión del embarazo no tratada se haga recurrente con nuevos episodios depresivos, siendo el foco de problemas continuos para la madre, el niño y la familia.
Causas y factores de riesgo
Las causas que pueden motivar la aparición de la depresión posparto son complejas y no están del todo esclarecidas. Sin embargo, parece evidente que un conjunto de factores biológicos puede jugar un papel importante:
Hormonales . Durante el embarazo se dan cambios en los niveles de estrógenos y progesterona. Después del parto el organismo los tiende a reequilibrar, provocando un descenso brusco hormonal que puede afectar al estado de ánimo.
Genéticos . La genética puede influir en que se desencadene una depresión posparto. Existen varios genes candidatos que pueden estar implicados en su aparición.
Inmunitarios . Durante el embarazo se produce una regulación antiinflamatoria del sistema inmune de la madre para proteger al feto. Tras el nacimiento, el sistema inmune se torna proinflamatorio, lo que podría relacionarse con la aparición de la depresión.
Psicológicos . Los trastornos anímicos existentes en la madre previos al embarazo podrían reaparecer o agudizarse tras el parto.
Factores de riesgo
El factor de riesgo más importante para la depresión posparto es un historial de trastorno del estado de ánimo o de ansiedad. Otros factores de riesgo psicosocial y de salud incluyen:
Falta de apoyo social y familiar.
Problemas económicos.
Problemas persistentes de salud y de comportamiento en el niño.
Dificultades en la pareja, violencia o abuso previo.
Acontecimientos negativos y estresantes de la vida.
La edad de la madre (por debajo de 25 años)
Antecedentes familiares de depresión posparto o enfermedad psiquiátrica.
Embarazo no deseado.
Mala salud física perinatal de la madre.
Síntomas de la depresión posparto
Los síntomas comunes en la depresión posparto pueden incluir:
Extrema tristeza, sensación de vacío y desesperanza.
Llanto recurrente sin motivo aparente.
Cansancio, dolor y molestias físicas.
Angustia y ansiedad.
Pereza y desgana, evitando a familiares y amigos
Alimentación insuficiente o excesiva.
Insomnio o dormir en exceso.
Sentimiento de culpa.
Dificultad para concentrarse o tomar decisiones.
Sentimiento de incapacidad para cuidar de sí misma o del bebé.
Miedo a quedarse a solas con el niño.
Sentimientos negativos hacia el bebé.
Preocupación excesiva o mínima por el bebé.
Los pensamientos suicidas suelen ser comunes, afectando a cerca del 20% de las mujeres con síntomas de depresión posparto. De igual modo, algunas mujeres también tienen pensamientos de hacer daño a su hijo.
Diagnóstico
La aparición de los síntomas de depresión posparto está en el centro del criterio diagnóstico. Para ello deben estar presentes durante un período mínimo de dos semanas y suponer un cambio con respecto a la situación y el funcionamiento anterior.
Estos síntomas deben causar un malestar clínicamente significativo o deterioro del funcionamiento no atribuibles a otra condición médica.
Se puede diagnosticar la depresión posparto de manera sencilla a partir de la Escala de Edimburgo . Se trata de un formulario de 10 preguntas sobre diferentes aspectos relacionados con el estado de ánimo y de comportamiento de la madre. Un valor de 12 puntos o más sirve para confirmar el diagnóstico de depresión posparto.
Tratamiento
El tratamiento eficaz de la depresión posparto requiere un enfoque integral y, a menudo, multidisciplinar. También debe contemplar las preferencias de la mujer, si está lactando y de la intensidad de los síntomas. Inicialmente es preferible la psicoterapia.
Los antidepresivos deben usarse en mujeres lactantes valorando la seguridad y la relación riesgo/beneficio. Son de elección los inhibidores selectivos de la recaptación de serotonina , siendo recomendables los de menor excreción en la leche materna y mayor experiencia de uso.
En cualquier caso, el tratamiento de una depresión posparto es similar al de cualquier otra depresión.
Por otro lado, deben fomentarse todas aquellas estrategias psicosociales que inciden en el autocuidado, la mejora de apoyos sociales y emocionales y reducen el impacto negativo de las circunstancias vitales y los factores estresantes.
Los grupos de apoyo en los que se reúnen mujeres que están pasando o han pasado por una depresión posparto pueden ser de gran ayuda.
Cómo puede afectar al bebé
Es conocido el impacto de la depresión postparto en el desarrollo infantil y sus efectos pueden ser permanentes tanto en la madre como en el hijo.
La depresión determina que las madres no sean capaces de cuidarse a sí mismas ni a sus hijos. Además, esta desatención puede causar problemas a largo plazo tanto emocionales como en el desarrollo del bebé.
Preguntas frecuentes
¿Qué es la depresión posparto?
El Manual Diagnóstico de Trastornos Mentales de la Asociación Estadounidense de Psiquiatría (DSM-V), define la depresión posparto como un episodio depresivo mayor con inicio en el periparto. En la práctica clínica, la depresión posparto se define de manera variable como la depresión que tiene lugar entre las 4 semanas y los 12 meses después del parto.
¿Qué es el “blues” o tristeza posparto?
En los primeros días después del parto un 80% de las mujeres experimentan, en mayor o menor grado, un sentimiento de tristeza conocido como “blues posparto” o “tristeza puerperal”. Se trata de una tristeza relacionada con los cambios propios de la nueva situación, las nuevas responsabilidades, la sensación de desconocimiento, el agotamiento, los cambios hormonales, etc. Es completamente normal, no requiere tratamiento y remite de forma espontánea a los pocos días, o como máximo, a las dos semanas. Aunque el “blues” posparto se resuelve espontáneamente, requiere apoyo y seguimiento. Se considera un factor de riesgo para la aparición de depresión posparto.
¿Existe la depresión posparto en los padres?
Los padres no son inmunes a la depresión posparto. Algunos estudios han hallado una prevalencia cercana al 10% de depresión posparto en padres. Los factores de riesgo parecen ser similares a los de las madres, incluyendo el bajo apoyo social, los problemas económicos y un historial de depresión.
¿Se pueden tomar antidepresivos durante la lactancia?
Los medicamentos que toma la madre pueden llegar al bebé a través de la leche materna. Por eso, los bebés lactantes cuyas madres toman antidepresivos, acostumbran a ser más irritables o tener más dificultad para dormir o alimentarse. El médico deberá indicar aquellos más adecuados para revertir los síntomas depresivos en la madre, afectando lo menos posible al bebé.
¿Cualquier mujer puede sufrir una depresión posparto?
Algunas mujeres tienen más propensión que otras a desarrollar una depresión posparto. Entre los factores de riesgo más importantes destacan:
Antecedentes en una misma o en la familia de depresión u otros trastornos mentales.
Problemas durante el embarazo.
Ansiedad o sentimientos negativos respecto al embarazo.
Una experiencia de parto traumática.
Nacimiento prematuro, enfermedad o ingreso del recién nacido.
Tener más de un bebé.
Un embarazo no deseado o no planeado.
Dificultad para la lactancia materna.
No tener pareja.
Falta de apoyo social.
Violencia doméstica.
Dificultades laborales o económicas.
Consumo de alcohol o drogas.
Acontecimientos vitales adversos.
Bibliografía
Amparo Ortega del Moral, Ana María Romero Romero, Yarmila García Iglesias. Depresión posparto: Criterios de sospecha, diagnóstico y tratamiento. FMC – Formación Médica Continuada en Atención Primaria 2020;27(4): 164-171. Doi: 10.1016/j.fmc.2019.10.011.
Stewart DE, Vigod SN. Postpartum Depression: Pathophysiology, Treatment, and Emerging Therapeutics. Annu Rev Med 2019; 70:183-196. Doi: 10.1146/annurev-med-041217-011106 .
Asociación Americana de Psiquiatría. Guía de consulta de los criterios diagnósticos del DSM-5. 2014. Consultado: 20/12/2021 .
Cox J. Thirty years with the Edinburgh Postnatal Depression Scale: voices from the past and recommendations for the future. Br J Psychiatry 2019; 214(3): 127-129. Doi: 10.1192/bjp.2018.245 .
Escala de depresión posparto de Edinburgh. Obtenido de la British Journal of Psychiatry [Revista Británica de Psiquiatría] Junio de 1987, Volumen 150 por J.L. Cox, J.M. Holden, R. Sagovsky .

Artículo especializado
Cuando Utilizar el Vendaje Neuromuscular
Seguro que has visto en televisión a algún deportista con unas cintas de colores pegadas en espalda, hombros, piernas… incluso a alguien por la calle… Se trata del vendaje neuromuscular, sí, esas cintas de colores con formas raras que utilizan los deportistas de alto rendimiento, aunque cada vez las vemos en personas de nuestro entorno más cercano. Será porque funcionan entonces… Veámoslo…
Estas tiras están hechas de una tela de algodón adhesiva, que posee características similares a la piel, son resistentes al agua y antialérgicas . A diferencia del tape o esparadrapo de toda la vida, es elástica en el sentido longitudinal y no en sentido transversal. A raíz de esta definición la pregunta sale obligada a todos los pacientes: “¿y qué tiene de especial una tira adhesiva sobre la piel?” . Lo primero es entender que cuando hay una lesión, el músculo “aumenta” y presiona todo el paquete vásculo-nervioso que está entre la piel y el músculo… Cuando se coloca esta cinta elástica, arruga la piel y la levanta un poco, disminuyendo de esta manera el nivel de presión que se ejerce sobre los vasos linfáticos, arterias, venas, nervios… reduciendo el dolor y aumentando la recuperación.
Los colores no son al azar
Respecto a los colores… se basan en la cromoterapia. Esta técnica de medicina alternativa indica que cada color tiene una influencia emocional que ayuda a restablecer los desequilibrios . Para que se entienda, el rojo nos trasmitiría sensación de calor y el azul de frío… No obstante, fuera de esto, los componentes químicos y físicos de todas las tiras son los mismos.
Es importante que quede claro que estas tiras no son terapias sustitutivas de tratamiento médico o fisioterapéutico, sino que en cualquier caso se trata de un complemento.
¿Y qué aplicaciones tiene entonces?
Las aplicaciones son muchas y cualquiera puede beneficiarse de su uso , no hay que ser deportista profesional, ni mucho menos. Se aplica para corrección mecánica, corrección de la fascia, corrección de ligamentos, corrección linfática o circulatoria, corrección funcional, eliminación del dolor… Y la manera de cortar las tiras dependerá del objetivo que se quiera conseguir. Como todas las técnicas, no es milagrosa ni sirve para todo, tiene limitaciones. No se puede utilizar en heridas abiertas, edemas generalizados, personas con cáncer, con tumores y siempre bajo la opinión del médico o fisioterapeuta que le trate.
Entonces, ¿en qué lesiones si me sirve?
Este punto es más difícil de contestar. A título personal, aparte de tratar a pacientes en consulta, también me dedico a la investigación. La evidencia científica nos muestra que hay igual número de artículos con y sin beneficios del kinesiotape. Bajo mi experiencia, funciona bastante bien en el tema de drenaje linfático o acelerar el proceso de disminución de hematomas… incluso en la corrección muscular . Pero respecto a eliminar dolor no se han encontrado suficientes artículos que evidencien la eliminación de éste estimulo.
¿Y cuánto tiempo se ponen? ¿Se pueden mojar? ¿Puedo hacer vida normal?
Las cintas no impiden la vida normal del paciente, ya que se pueden mojar sin miedo a que se caigan. El tiempo que se llevarán será de tres a siete días, y si se han colocado correctamente no ha de haber ningún problema para que estén puestas ese tiempo. Si se cortan bien con los bordes redondeados y se adhieren sin cremas, debería aguantar. No obstante, si por algún motivo se despegara, lo mejor es que os la quitéis vosotros mismos y volváis a vuestro profesional para que la pueda volver a poner… Tener la cinta parcialmente enganchada no serviría de nada , ya que la tensión se hace por toda la tira y la alteración de alguna parte de ella anularía su efecto.
Dependiendo del uso que se le quiera dar se cortaran de una manera u otra y se colocaran de una forma determinada. Algunos cortes son en forma de “I”, en “Y”, en “X”, en “pulpo”.. hay diversas formas de colocarlas.
RECUERDA…
La colocación de las tiras debe ponerlas un profesional que tenga la titulación para utilizar esta técnica ya que se colocan respetando la dirección del músculo y con una tensión específica en función de la lesión que se tenga. Una colocación errónea podría producir un efecto adverso o simplemente no tener ningún efecto. canso de repetir a los pacientes en consulta que estamos para ayudaros y resolver todas estas incertidumbres que puedan surgir. Todas las preguntas son buenas, no tengáis miedo. Desde aquí quedamos a vuestra disposición para resolver todas las dudas que os puedan surgir.

Artículo especializado
Qué Debes Saber sobre las Vacunas en Bebés
Las vacunas son el segundo avance, tras el lavado de manos, que más vidas ha salvado. Es una de las herramientas de prevención más potentes que tenemos y que más sufrimiento y muerte ha evitado en el último siglo. Incluso, hay enfermedades, como la viruela, que ya no existen gracias a la vacunación masiva de la población.
Importancia de las vacunas y para qué sirven
En la antigua China, el médico era “excelente” cuando realizaba una gran tarea en prevención y sus clientes no enfermaban gracias a sus cuidados.
Actualmente, hemos logrado disponer de las vacunas para prevenir de manera eficaz muchísimas enfermedades infantiles potencialmente graves. Los más beneficiados son, justamente, los más débiles: niños y bebés que no tienen un sistema inmune maduro y fuerte.
Es cierto que, tras el nacimiento, los bebés disponen de un regalo materno de inmunoglobulinas que recibieron en el embarazo y que siguen ingiriendo durante la lactancia. Pero este arsenal defensivo, llamado inmunidad pasiva, decrece de manera dramática en los primeros meses de vida.
En resumen, son muy importantes para la salud porque protegen no sólo a las personas vacunadas, sino a toda la comunidad en la que viven, al conseguir que algunas enfermedades desaparezcan.
LAS PRIMERAS INMUNIZACIONES Y POR QUÉ SE LLAMAN “VACUNAS”
El médico británico Edward Jenner inventó la primera vacuna contra la viruela en 1796. Observó que la vaccina o viruela de las vacas podía transmitirse a los ordeñadores, quienes podían contagiarse, pero si había epidemia de viruela en la comunidad, ellos no resultaban afectados. Jenner ideó su investigación (inmunización e inoculación de linfa infectada de viruela vacuna) tras escuchar a una lechera de su pueblo decir: «yo no cogeré la viruela mala porque ya he cogido la de las vacas».
De este experimento, que cambió el rumbo de la medicina, nació el nombre de vacuna.
Cómo funcionan
Las vacunas son fruto de la investigación científica . Investigarlas cuesta muchísimo esfuerzo y sólo se ponen unas pocas veces en la vida, disminuyendo el gasto farmacéutico al evitar que las personas enfermen. Su objetivo no es enriquecer a las compañías farmacéuticas, si no reducir la morbi-motalidad de algunas enfermedades infecciosas, sobre todo en la población infantil.
Su funcionamiento es sencillo , son versiones debilitadas o inactivadas de los virus o bacterias responsables de determinadas infecciones. En las vacunas, estos microorganismos pierden su capacidad de virulencia, pero continúan con la capacidad de provocar una respuesta inmunitaria en el cuerpo. Esta respuesta se manifiesta en la creación de anticuerpos específicos frente a la enfermedad que causan. Los anticuerpos son proteínas que permanecerán durante toda la vida de la persona. Son la memoria del sistema inmunológico, si el agente infeccioso entra en el cuerpo tras la vacunación, lo reconocerán y lo atacarán para eliminarlo y evitar la enfermedad.
Tipos de vacunas
Hay cuatro tipos de vacunas:
Vacunas de virus vivos atenuados: los virus están muy debilitados, de manera que no causan enfermedad, solo generan inmunidad. Ejemplos: la triple vírica o la vacuna de la varicela.
Vacunas de microorganismos inactivados : se inocula una parte (proteínas) del virus o de la bacteria. Ejemplo: vacuna de la gripe.
Vacunas toxoides : se utiliza la toxina que produce el virus o bacteria, de manera que nos hace inmunes a los efectos dañinos de la infección y no a la infección en sí. Ejemplos: el tétanos o la difteria.
Vacunas biosintéticas : se inoculan sustancias artificiales similares a pedazos de los agentes infecciosos. Ejemplo: la vacuna conjugada del Haemophilus Influenzae tipo B (Hib).
¿Son seguras las vacunas?
Hay que saber que el riesgo de no vacunar es infinitamente mayor que el de vacunar . Hay muy pocos casos descritos de alergia a las vacunas o de relación con enfermedades graves. Todas las vacunas tienen posibles efectos secundarios. Sin embargo, la mayoría son reacciones leves y temporales como fiebre o dolor en la zona del pinchazo. La máxima precaución que se debe tomar es no vacunar con vacunas de virus vivos a los niños inmunodeprimidos o a las mujeres embarazadas
¿Qué reacciones vacunales deben preocuparme?
Una reacción alérgica grave : lesiones en la piel, dificultad para respirar, hinchazón de cara, lengua o extremidades, debilidad, mareo o pérdida de conocimiento. Este tipo de reacciones pueden suceder inmediatamente tras la vacunación u horas más tarde.
Fiebre muy alta.
Observar cambios de comportamiento no habituales .
El calendario vacunal: cómo funciona
El calendario de vacunación es la secuencia cronológica de vacunas que se administran a toda la población de un país o área geográfica. Su objetivo es obtener una inmunización adecuada frente a las enfermedades para las que se dispone de una vacuna eficaz.
Cada año las sociedades pediátricas elaboran un calendario con las vacunas recomendadas para el año entrante. Es una forma de realizar una revisión exhaustiva de las estrategias preventivas en la población infantil. Algunas vacunas son de dosis única y otras necesitan un refuerzo o, lo que es lo mismo, varias dosis. Dada la fragilidad de los lactantes, el generar inmunidad temprana a agentes infecciosos potencialmente graves, ha salvado muchas vidas.
Las vacunas que debo poner a mi hijo
En 2018 el comité de expertos de la AEPED (Asociación Española de Pediatría) ha establecido el siguiente calendario vacunal. Este puede sufrir alguna modificación según la Comunidad Autónoma.
Las vacunas se empiezan a aplicar a los dos meses de edad.
Artículo especializado
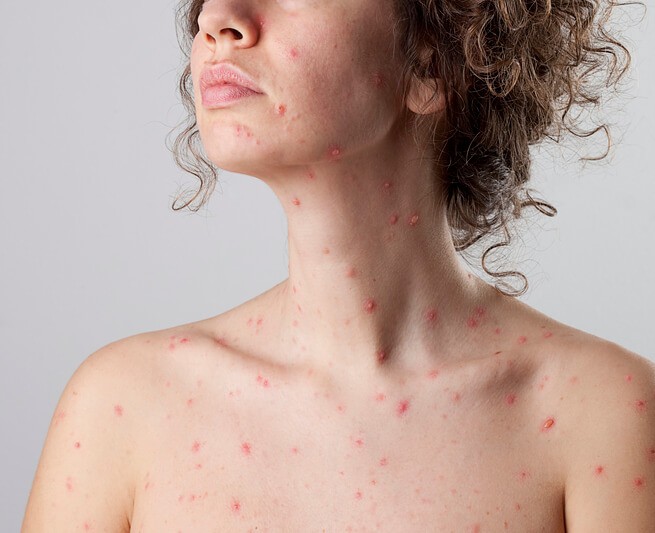
La Varicela en Adultos
Casi todos los niños han pasado la varicela, pero si no se ha tenido en la infancia, puede afectar a adultos jóvenes y entonces es más virulenta y puede complicarse. La varicela, en su estado natural, por eso, suele curar sin ningún tipo de secuelas, salvo algunas cicatrices con poco impacto estético.
La varicela es la principal enfermedad producida por el virus varicela-zóster, y es una infección infantil bien conocida. En su forma natural, se pasa durante la primera infancia o la pubertad, en general entre el primer año de vida y los nueve años. Se manifiesta con fiebre y una erupción generalizada en forma de vesículas (granitos con líquido) que van formando costras, y ocasionan un intenso picor. Cuando no se ha pasado de niño, puede afectar a adultos jóvenes, en cuyo caso es más virulenta, pudiendo ocasionar complicaciones incluso graves como la encefalitis o la neumonía. También puede ser más peligrosa cuando la pasan niños de menos de dos años. Por todo ello, y aunque en general es benigna y cura sin tratamiento, hace años que se vacuna a la mayoría de los niños de los países desarrollados con una preparado de virus atenuados, y se evita pasar una enfermedad que provoca molestias o secuelas.
¿Cómo se manifiesta?
El tiempo de incubación (el que transcurre entre el momento del contagio y el inicio de los síntomas) es de 12 a 20 días. Habitualmente, uno empieza con fiebre, vómitos, dolor de cabeza o pérdida de apetito durante dos o tres días, y es entonces cuando aparecen los primeros signos de la enfermedad en la piel : lesiones rojas en forma de granitos que en 24 horas se transforman en vesículas (granitos con líquido en su interior), y que poco a poco se van secando y formando costras. Cada lesión va sufriendo la misma evolución, y es típico ver estos granitos en diferentes fases, lo que se conoce como “patrón en cielo estrellado”. Es muy típico que afecten primero a la cabeza, y que luego se extiendan a todo el cuerpo, incluso a los genitales. También es habitual que el picor sea intenso hasta que la enfermedad va remitiendo y toda la erupción se va secando.
¿Cuándo deja marcas y cicatrices?
La varicela no deja cicatrices por sí misma, pero sí lo hace cuando los granitos se sobreinfectan por bacterias normales de la piel. En este caso las costras se hacen más aparentes y hay mucho enrojecimiento alrededor de las lesiones. Por ello, es habitual que los médicos receten antibióticos en pomada a aplicar en las lesiones más inflamadas o que crean más costras. Cuando hay sobreinfección, las lesiones pueden dejar cicatrices en general poco aparentes, de un tamaño de 3-4 milímetros, redondas, y un poco hundidas. Estas persisten para siempre, aunque en algunos casos pueden ser corregidas con cirugía. Asimismo, los pacientes que tienen tendencia a formar queloides (unas cicatrices más duras y dolorosas), pueden tenerlos como resultado de la varicela, generalmente en el pecho y en la parte superior de la espalda.
¿Tiene tratamiento o se cura sola?
Cuando la enfermedad se pasa a las edades habituales, generalmente es poco extensa y cura sola sin ninguna complicación . Sin embargo, en bebés muy pequeños, adultos, o personas inmunocomprometidas (con las defensas bajas), en los que la enfermedad tiende a ser más virulenta, se puede emplear un antivírico, el Aciclovir, en forma de pastillas, jarabe o incluso administrado por vía endovenosa. Es fundamental que este medicamento se empiece a administrar pronto, idealmente en las primeras 24-48 horas, porque es más eficaz para frenar la replicación del virus en estas fases.
Además de plantear el tratamiento antivírico con Aciclovir, es necesario tratar el picor con antihistamínicos y la posible sobreinfección por bacterias con antibióticos en crema.
En los adultos, ¿cómo se manifiestan las complicaciones?
La neumonía por varicela es rara , afectando a dos casos por cada 400 varicelas, y puede sospecharse cuando el paciente tiene dificultad para respirar, opresión en el pecho, tos (también con sangre) y fiebre. Suele aparecer entre el primer y el sexto día tras el inicio de la erupción. La confirmación suele realizarse mediante una radiografía del pulmón, en la que se observan lesiones en forma de manchas provocadas por la infección del pulmón por el virus. Es muy importante diagnosticarla pronto, antes de que el paciente pueda sufrir un fracaso respiratorio que comporte un ingreso en la UCI para ventilación mecánica.
Además de la edad adulta, otros factores de riesgo para tener una neumonía por varicela son el ser fumador, presentar una historia de contacto estrecho con el paciente que le ha contagiado (por ejemplo, cuando es su pareja o su hijo), sufrir una enfermedad pulmonar crónica previa, y tener fiebre que dura más de tres días.
La encefalitis por varicela , por su parte, debe sospecharse ante un fuerte dolor de cabeza, pérdida del nivel de conciencia, cambios de personalidad, alteraciones del habla, convulsiones o pérdida del equilibrio. Es importante diagnosticarla rápido para iniciar tratamiento lo más pronto posible y evitar secuelas permanentes. El método diagnóstico de elección es el electroencefalograma, o la resonancia magnética craneal.

Artículo especializado
Cólico Nefrítico durante el Embarazo
Es relativamente infrecuente, pero puede ocurrir que se presente un cólico nefrítico durante el embarazo. No suele ser una patología grave y difícilmente afecta al curso del embarazo. Te explicamos más acerca de ello.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Ginecología.
¿En qué consiste?
Consiste en la formación de un cálculo o litiasis (una “piedra”) en la vía urinaria. Entre los productos de desecho que elimina el riñón están ciertas sales o cristales que, si se acumulan, forman una verdadera “piedra” que puede llegar a tener un tamaño considerable. Este cálculo se puede alojar en cualquier lugar de la vía urinaria, desde la salida del riñón, a lo largo de todo el conducto que conecta el riñón con la vejiga, en la misma vejiga, o en la uretra, el conducto que conecta la vejiga con el exterior.
Suele ocurrir que este cálculo se forma en la salida del riñón donde se inicia el uréter y mientras está “holgado” y no comprime ningún tejido ni obstaculiza la salida de la orina permanece oculto y no da ningún síntoma. Es cuanto adquiere un tamaño suficiente para dificultar el flujo libre de la orina, se distiende la cápsula renal ocasionando dolor que puede llegar a ser altamente intenso. Otras veces se desprende y se enclava en otras partes de la vía urinaria más estrechas, incluso lesionándolas y, en estos casos, se puede observar macroscópica o microscópicamente sangre en la orina. En la mayoría de casos no complicados el cálculo se fragmenta, o reubica, y se acaba expulsando con la orina.
ECTASIA RENAL
Los cuadros completos de cólico nefrítico con identificación del cálculo no son tan frecuentes, pero lo que sí nos encontramos a menudo en las embarazadas es un cuadro que clínicamente es similar pero que corresponde a una distensión de la cápsula renal. Esta es debida a que el espacio que ocupa el útero gestante voluminoso comprime el uréter y observamos que el drenaje de orina de uno de los riñones se enlentece y ecográficamente se puede visualizar una dilatación de la vía urinaria a la salida del riñón, se llama ectasia renal. Puede pasar que, en ocasiones, no se llegue a identificar un cálculo como tal, pero sí la presencia de “cristales” en el análisis de orina, lo que popularmente se llama “arenilla”.
¿Por qué en el embarazo?
Las embarazadas tienen un riesgo superior de desarrollar estos cuadros por el compromiso de espacio en la pelvis que hemos comentado y porque las hormonas presentes durante el embarazo favorecen la formación de estos cristales y sales. De todas formas, existe una predisposición genética, factores ambientales como dietas ricas en determinados alimentos que son precursores de los cálculos, ingesta de líquidos insuficiente…
Pero el factor predisponente más importante es haber padecido cólicos previos, con lo cual el consejo para todas las embarazadas, pero especialmente para este grupo es que beban abundante agua y limiten la ingesta de sal y de ciertos alimentos precursores de los cálculos:
Si son cálculos de oxalato cálcico debemos evitar alimentos ricos en oxalatos como verduras de hoja oscura (espinacas, perejil, acelgas), frutos secos, chocolate, salsa de tomate, mermeladas… y tomar alimentos con calcio (lácteos y derivados) pues previenen la formación de nuevas piedras.
Las litiasis de ácido úrico pueden evitarse eliminando de la dieta las carnes rojas, mariscos, vísceras, embutidos, salazones y el alcohol pues son alimentos ricos en ácido úrico.
¿Qué síntomas produce?
El síntoma principal y común a estos cuadros es el dolor . Dolor que puede ser muy intenso, en forma de cólicos, es decir, que va y viene, que hace que la paciente no pueda permanecer quieta. El dolor se localiza en uno de los costados, zona lumbar y se suele irradiar por la zona del trayecto ureteral (hacia delante por el mismo lado) y hacia los genitales, que se alivia estirada sobre el lado afectado con las piernas flexionadas.
Otros síntomas son consecuencia de la irritación vesical por la presencia de estos fragmentos en la vejiga o la uretra y son: micciones frecuentes, sensación constante de necesitar orinar que no se alivia después de hacerlo.
No suele presentarse fiebre a menos que se asocie a infección urinaria. A veces sí se asocia a náuseas y vómitos, sudoración fría, que son síntomas más reactivos al dolor que al propio cuadro.
El diagnóstico
El diagnóstico es clínico y comúnmente el análisis de orina muestra cristales y presencia de sangre . En ocasiones, la ecografía confirma el cálculo.
Se puede complicar con una infección de la vía urinaria, que si llega a afectar al riñón puede ser grave y provocar un parto prematuro.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Ginecología.
¿Cómo se trata?
El tratamiento en casos no complicados habitualmente es sintomático: reposo, hidratación, tratamiento analgésico con antiinflamatorios no esteroidales, tipo diclofenaco, metamizol, vía oral y, si no es suficiente, con ingreso hospitalario y por vía endovenosa, y si es necesario se puede recurrir a analgésicos opiáceos. Sólo se administrará antibiótico si se asocia a una infección urinaria. Ninguno de estos tratamientos está contraindicado durante el embarazo y se pueden utilizar en el periodo agudo sin riesgo fetal. El calor local con una bolsa de agua caliente o una esterilla eléctrica puede confortar y aliviar. Si se presentan náuseas y vómitos se puede administrar medicación antiemética.
Cuando no existe una piedra como tal sino simplemente la acumulación de orina en la salida del riñón por compresión del útero sobre el uréter puede ser de gran ayuda que la gestante descanse el máximo tiempo posible sobre el lado afectado liberando, de este modo, el uréter comprimido.
En casos complicados puede ser necesario realizar una endoscopia por la vía urinaria y colocar un catéter por el uréter para permitir un buen drenaje de orina. Rara vez hay que recurrir a tratamientos para destruir o extraer los cálculos durante el embarazo.
Aunque los casos complicados son excepcionales y el cólico nefrítico durante el embarazo, aunque muy doloroso, no suele tener ninguna consecuencia sobre el feto .
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Ginecología.
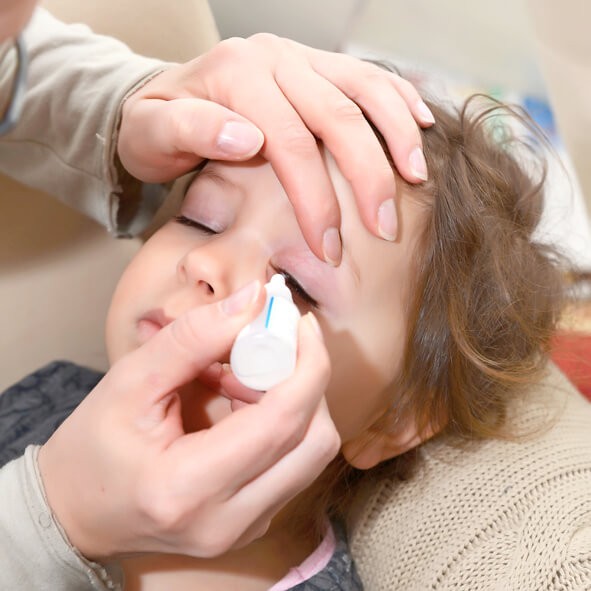
Artículo especializado
Cómo Tratar la Conjuntivitis Infantil
Verás que tus hijos con frecuencia padecen conjuntivitis y eso no te debe alarmar. La conjuntivitis se define como una infección de la conjuntiva , que es una capa transparente que tapiza el ojo en su superficie y en la parte interna de los párpados. E n lenguaje más coloquial: no es una inflamación del ojo, sino de su envoltura y, por esta circunstancia, en principio, tiene un pronóstico favorable.
Cuáles son sus causas
La causa más frecuente de conjuntivitis durante la infancia es la infección , pero existen otras causas conocidas como, por ejemplo, la alergia o la irritación por agentes externos, entre otros ejemplos.
La observación del cortejo sintomático que acompaña a las conjuntivitis es de gran ayuda para intentar diferenciar cada tipo y así poder aplicar el tratamiento más específico y adecuado.
Conjuntivitis bacteriana
Este tipo de conjuntivitis está causada generalmente por bacterias del tipo Staphilococcus Aureus , Streptococcus Pneumoniae y pyogenes , Haemophilus Influenza y Proteus .
Los signos y síntomas más habituales son:
Secreción ocular purulenta, pastosa y verdosa que suele ser unilateral, es decir, que afecta a un solo ojo o, desde un principio, ya afecta a ambos ojos a la vez.
Edema (hinchazón) de párpado, que puede llegar a ser moderado.
No suele haber ganglios inflamados.
Es frecuente la aparición de membranas amarillentas en la conjuntiva dentro del párpado, que al desprenderse pueden provocar pequeñas hemorragias.
El tratamiento se basa en la administración de antibióticos tópicos (en colirio) como polimixina B, tobramicina, eritromicina o ciprofloxacino (son los colirios de Oftalmowell ® o Tobrex ® que muy frecuentemente os habrán recetado).
Conjuntivitis vírica
En estas conjuntivitis, el agente causal más frecuente es el adenovirus . Otros virus comunes son el picornavirus, el coxackie y el herpes. Las conjuntivitis víricas suelen durar más tiempo que las bacterianas y son muy contagiosas.
Los signos y síntomas más habituales son:
Secreción ocular serosa clara, que puede afectar primero sólo a un ojo y luego hacerse bilateral.
Hiperemia (enrojecimiento) conjuntival.
El edema (congestión) conjuntival suele ser mínimo.
Es frecuente observar adenopatías (ganglios inflamados) en la zona preauricular (delante del pabellón auricular).
El niño siente molestia, de tipo picor o sensación de tener arenilla en el ojo.
Puede haber fotofobia (intolerancia o molestia con la luz).
El tratamiento específico no existe, pero se suelen utilizar colirios antibióticos como los enumerados anteriormente, para prevenir las sobreinfecciones bacterianas.
Conjuntivitis fúngica (provocadas por hongos).
Este tipo de conjuntivitis aparecen en niños inmunodeprimidos (con defensas bajas) y están provocadas habitualmente por el hongo candida albicans.
El tratamiento consiste en la administración de medicamentos de tipo anfotericina B o flucitosina oral.
Conjuntivitis neonatal
Es un entidad específica que se produce en los primeros 28 días de vida y, generalmente, por la exposición del recién nacido a la flora vaginal durante el paso por el canal del parto. También se han descrito casos en partos por cesárea con rotura prolongada de las membranas ovulares (rotura de aguas muy precoz) y se incluirían en este grupo, también, aquellas conjuntivitis adquiridas por contagio a partir de familiares que presentan conjuntivitis durante el primer mes de vida. Son especialmente vulnerables los recién nacidos prematuros, por la inmadurez de su sistema inmunológico. Cursa con síntomas muy profusos en algunos casos, con mucha secreción y son menos aparatosas en otros casos. La instauración de medidas profilácticas estandarizadas en los países industrializados (aplicación protocolaria de pomadas antibióticas oftálmicas a todo recién nacido, nada más nacer) ha disminuido drásticamente la incidencia de conjuntivitis por el germen de la gonorrea ( Neisseria gonorrhoeae ).
Conjuntivitis alérgica
Es muy común y suele confundirse con las conjuntivitis infecciosas . Engloba distintos tipos de trastornos de tipo inflamatorio, originados por una reacción de hipersensibilidad.
Los signos y síntomas más típicos son:
Suelen afectar a ambos ojos (bilaterales).
La secreción ocular suele ser mucoide.
Picor intenso.
Fotofobia (intolerancia a la luz).
Edema (hinchazón) ocular moderado-intenso con epifora (lagrimeo) importante.
No se observan adenopatías (ganglios inflamados).
Dentro de este grupo podemos diferenciar los siguientes tipos :
Conjuntivitis alérgica estacional. Se registra una incidencia mayor en determinadas estaciones del año, en relación con la eliminación de pólenes concretos por parte de algunas plantas, que se transmiten por vía aérea. La rinitis (secreción acuosa nasal) y los síntomas alérgicos asociados son frecuentes y ayudan a realizar un buen diagnóstico.
Conjuntivitis vernal o primaveral. También tiene carácter estacional, y empeora en los meses más cálidos. Suele existir una historia familiar de alergia hasta en el 65% de los casos y, en más de la mitad de ellos, se asocian otros síntomas de atopia (alergia). Implica una reacción de hipersensibilidad denominada retardada en la que intervienen determinadas células sanguíneas denominadas eosinófilos y mastocitos. La conjuntiva palpebral presenta a veces hipertrofia (engrosamiento) que provoca unos abultamientos gigantes conocidos como papilas empedradas.
Conjuntivitis atópica. Se manifiesta en niños con antecedentes de asma o dermatitis atópica. El mecanismo de producción también es la hipersensibilidad y los síntomas, por orden de frecuencia, serían el picor, el lagrimeo, la secreción mucosa, el enrojecimiento ocular, la fotofobia…
Conjuntivitis o queratoconjuntivitis flictenular. Se caracteriza por la presencia de nódulos inflamatorios de color blanco o gris pálido, con reacción vascular asociada (enrojecimiento). Antiguamente, la causa más frecuente de este tipo era el germen de la tuberculosis.
El tratamiento de las conjuntivitis alérgicas comprende, en las fases iniciales, el uso de colirios antihistamínicos y, en casos intensos, colirios de corticoides (siempre bajo supervisión oftalmológica). En la fase de estabilización y preventiva de futuras reactivaciones, durante temporadas más largas, se puede recurrir a colirios estabilizadores de mastocitos (cromoglicato disódico al 4%), colirios antiinflamatorios (AINE) o colirios antihistamínicos. No hay que olvidar el tratamiento de fondo (ambiental e inmunoterapia con vacunas), si procede.
RECUERDA…
Todas las conjuntivitis infecciosas son muy contagiosas y se transmiten por contacto directo persona-persona, a través de las secreciones oculares, nasales… La prevención se basa en el lavado de manos frecuente y la evitación del contacto, en la medida de lo posible.
Las conjuntivitis bacterianas, a diferencia del resto, producen un exudado mucopurulento (de moco y pus) que las caracteriza.
El picor y el escozor intenso son más propios de las conjuntivitis alérgicas.
En general, se trata de una afección leve.
Pueden existir complicaciones cuando aparecen síntomas como dolor ocular importante, hinchazón llamativa de los párpados, incapacidad para mover el ojo, etc.
En general, el tratamiento será tópico (directamente sobre el ojo), mediante la instilación de colirios durante el día (una gota, tres o cuatro veces al día, durante cinco días), y, en ocasiones, ayudados por formatos tipo pomada, durante la noche.
Para despegar los párpados y limpiar las secreciones legañosas secas y costras se puede utilizar suero fisiológico estéril, agua hervida tibia o infusión tipo manzanilla tibia, aplicados con un algodón o gasa suave.
Para aliviar molestias se pueden aplicar compresas frías o tibias sobre los ojos, usar lágrimas artificiales lubricantes o administrar analgésicos-antiinflamatorios, como el ibuprofeno.
La aplicación de la gota de colirio en el párpado de un niño se puede hacer en el borde lacrimal inferior (por dentro del párpado inferior) esperando a que luego el niño parpadee varias veces durante unos segundos.
Se debe tener en cuenta que algunos colirios como los corticoideos, antihistamínicos, antiinflamatorios… no se deben administrar, salvo circunstancias excepcionales y siempre bajo supervisión médica, a niños menores de tres años, ya que no existen estudios sobre su seguridad farmacológica.
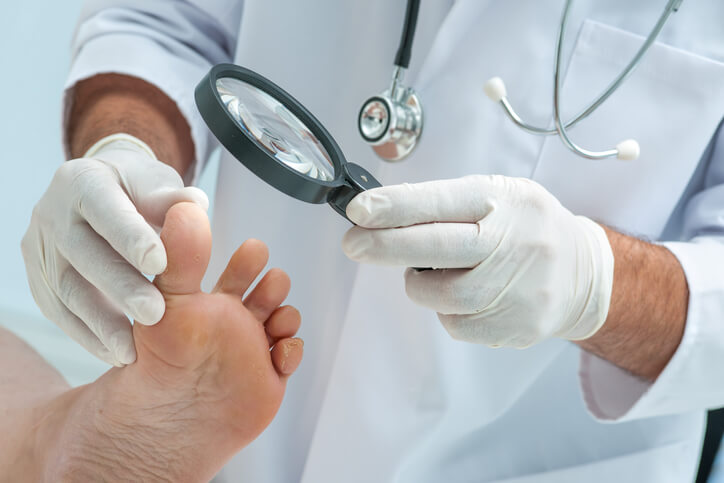
Artículo especializado
Por Qué se Decoloran las Uñas
Actualizado el 21/02/2022
Los cambios en el color de las uñas pueden ser consecuencia de diferentes afecciones. Dentro de las más habituales se sitúan las infecciones por hongos, aunque puede haber otras como traumatismos, el tratamiento con ciertos medicamentos y enfermedades de la piel.
El dermatólogo es el mejor conocedor de las alteraciones de las uñas.v
Muchas de las dudas que pueden surgir con respecto a la salud de la piel y las uñas se pueden solucionar fácilmente consultando con un dermatólogo .
Hongos en las uñas (onicomicosis)
Una de las características de la aparición de hongos en las uñas es la decoloración o cambio de color de las uñas. Las infecciones por hongos suponen hasta la mitad de los problemas ungueales.
Las onicomicosis suelen estar producidas por tres tipos de hongos: dermatofitos, levaduras y mohos no dermatofitos. Las infecciones más comunes están causadas por hongos dermatofitos ( Trichophyton rubrum , el 70% de casos y Trichophyton mentagrophytes , el 20%), y en menor medida por especies del género Candida, como Candida albicans.
En ocasiones el dermatólogo debe confirmar el diagnóstico de micosis en las uñas e identificar el microorganismo causante por medio de un cultivo.
Los factores de riesgo que determinan una mayor probabilidad de sufrir onicomicosis incluyen:
Edad por encima de los 40 años.
Historia familiar y factores genéticos.
Estados de inmunodeficiencia (VIH, trasplantados, tratamiento con inmunosupresores).
Pacientes con diabetes, psoriasis y enfermedad vascular periférica.
Traumatismos frecuentes en los dedos de manos o pies.
Calor y humedad y realizar actividades deportivas como la natación.
La onicomicosis más habitual en las manos suele decolorar el lateral de la uña y provoca inflamación en la piel circundante. Está producida más frecuentemente por el hongo Candida albicans y suele afectar a personas que se mojan las manos con frecuencia.
Por el contrario, los hongos en las uñas de los pies suelen producir coloración amarilla, junto con un aumento en el grosor y rotura en el borde de la uña, especialmente en el dedo gordo del pie. El hongo que causa con mayor frecuencia onicomicosis en los pies es el Trichophyton rubrum . Suele ser más común en personas que frecuentan piscinas y duchas públicas. Para evitar contraerlos es recomendable no ir sin calzado en lugares públicos y sobretodo asegurarse de secarse bien los pies después de la ducha, incluyendo los espacios interdigitales.
El tratamiento antimicótico suele ser largo y farragoso. La administración de fármacos orales se considera más eficaz que la tópica.
En general, las onicomicosis de los pies son más difíciles de tratar y requieren mayor tiempo de terapia, debido al menor crecimiento de la uña.
Infecciones bacterianas
Las infecciones bacterianas de las uñas están causadas habitualmente por bacterias estafilocócicas y estreptocócicas, pero también pueden estar causadas por Pseudomonas aeruginosa. Se pueden formar abscesos de pus alrededor de la uña. Pueden determinar cambios permanentes en las uñas. La infección por hongos se considera un factor de riesgo de infección bacteriana.
Distrofias mecánicas por presión o traumatismos
Las lesiones en uñas del pie son frecuentes en deportistas y suelen estar causadas por golpes repetidos de la placa ungueal contra el calzado. También son frecuentes después de caminatas largas o tras permanecer mucho tiempo de pie. Estas lesiones pueden provocar a su vez infecciones por hongos y deformidades de la placa ungueal.
En muchos casos, se producen hematomas que cambian de color según la evolución de la sangre coagulada. Estos hematomas no se resuelven hasta que la uña ha crecido por completo y se ha cambiado completamente, un proceso que puede durar hasta un año o más en las uñas de los pies.
Por otro lado, las personas mayores suelen consultar por un engrosamiento e hipertrofia de las uñas de los pies que crecen con forma de garra. Se trata de la onicogrifosis, que puede causar molestias y la ulceración de los tejidos adyacentes, por lo que debe ser tratada por el podólogo.
Estas onicopatías traumáticas pueden combinarse con onicomicosis. Una uña lesionada, con hematoma, hueca o levantada tiene una mayor predisposición a la proliferación de microorganismos como los hongos.
Cambios en el color de las uñas por medicamentos o intoxicaciones
La uña es un tejido sensible a sustancias externas. Algunos medicamentos pueden contribuir a la modificación de su color que suele mejorar con la suspensión del fármaco y el crecimiento de la uña.
La quimioterapia puede producir oscurecimiento de la uña o la aparición de bandas horizontales o blancas.
La cloroquina es otro fármaco que se utiliza para el tratamiento de infecciones parasitarias y algunas enfermedades autoinmunes que puede dejar las uñas de color azul oscuro.
La plata, que puede absorberse tras exponerse a ella por motivos profesionales o al tomar suplementos dietéticos que la contienen, puede dar a las uñas un color azul grisáceo. De igual modo, los fármacos que contienen oro pueden dar a las uñas un tono marrón.
La zidovudina, la tetraciclina, el ketoconazol, los antibióticos del grupo de las sulfonamidas, la fenindiona y las fenotiazinas pueden causar coloración azul o marrón en las uñas.
Por otra parte, ciertos fármacos utilizados en patologías de la piel pueden afectar a la integridad de las uñas. De este modo, algunos retinoides pueden producir sequedad y fragilidad ungueal.
Finalmente, el color de la uña puede verse afectado al contacto de sustancias químicas, como barnices, disolventes o pinturas. Esto también puede ocurrir después de manicuras o pedicuras demasiado agresivas.
Alteraciones de las uñas asociadas a enfermedades de la piel
Diversas enfermedades de la piel determinan también cambios en las uñas y pueden modificar su aspecto.
La psoriasis produce cambios que pueden recordar a la infección por hongos. Pueden aparecer hoyuelos irregulares ( pitting ungueal), manchas de color amarillento y la placa ungueal puede separarse de su lecho, agrandarse o debilitarse. Además, la psoriasis puede provocar aumento del grosor de la uña, inflamación e incluso su destrucción.
Otras afecciones de la piel que pueden producir cambios en las uñas incluyen el liquen plano, que produce una cicatrización desde la base de la uña que determina finalmente su pérdida. De igual modo, las personas con alopecia areata −un trastorno en el que se pierde el cabello de forma irregular− pueden tener pequeñas picaduras en las uñas que forman un patrón geométrico.
La alopecia areata, el liquen plano, la dermatitis atópica o la psoriasis también pueden determinar la aparición de traquioniquia , uñas con aspecto rugoso y opaco, más frecuente durante la etapa infantil. Estas alteraciones también pueden observarse en niños sin ninguna enfermedad asociada.
No debemos olvidar que ante la aparición de manchas o cambios en las uñas debemos acudir al dermatólogo porque también puede tratarse de patologías mucho más graves como el melanoma ungueal.
Muchas de las dudas que pueden surgir con respecto a la salud de la piel y las uñas se pueden solucionar fácilmente consultando con un dermatólogo .

Artículo especializado
Qué Comer Antes de una Carrera
En unas semanas tienes una carrera, estás entrenándote, pero ¿también estás adaptando tu alimentación? Por desgracia, la mayoría de veces la respuesta que escuchamos los especialistas es “no”. Pues bien, vamos a explicar por qué es tan importante y cómo puede afectar al rendimiento en la carrera.
Una adecuada alimentación de cara a la competición será un factor primordial a aplicar , para encarar bien la competición deportiva. Cabe decir que dicha tarea se debe implantar fuera de los periodos competitivos, con el fin de llegar a las competiciones con un buen dominio de la planificación alimentaria y por tanto un óptimo estado nutricional. Asimismo, se deberían analizar detalladamente las características que ofrece la competición para adaptar y personalizar la alimentación en función de ellas. Se tendrán en cuenta detalles importantes como: horario previsto, duración total de la prueba, previsión del tiempo (temperatura y humedad), lugar de desarrollo de la actividad, distancia a recorrer, tiempos de desplazamientos…
Cuidado con cometer estos errores…
También se intentará, en la medida de lo posible, no probar ni añadir ningún alimento o suplemento nuevo, que se desconozca la reacción digestiva que pueda originar su ingesta . Otro error que puede suceder es realizar una sobrealimentación previa a la competición con un exceso de alimentos que pueda provocar problemas gastrointestinales a lo largo de la prueba.
Hay que destacar que las horas previas a una competición suelen ser momentos de gran tensión y ansiedad para el deportista , por lo que es muy importante que cualquier comida que se ingiera se esté bien familiarizado, que sea de su agrado, bien tolerada y de fácil digestión.
Reservas a punto
Cuando uno se enfrenta a una carrera o competición superior a 45 minutos hay que tener en cuenta que el principal combustible que se va a utilizar para cubrir las necesidades energéticas va a ser el glucógeno muscular y hepático y la glucosa circulante en sangre. Debido a que las reservas de glucógeno no son infinitas y se agotan con el tiempo es muy importante disponer a nuestro cuerpo de unos niveles de glucosa óptimos y unas reservas de glucógeno llenas de cara a la actividad deportiva.
Los hidratos de carbono cumplen un papel fundamental para hacer frente dichas reservas de glucógeno. Por ello la dieta previa al esfuerzo estará formada prácticamente por alimentos ricos en hidratos de carbono de absorción lenta con un índice glucémico bajo-moderado para asegurarnos de que los niveles de glucemia en sangre asciendan progresivamente sin producir picos altos y de esta manera mantener los niveles de glucosa por encima de los niveles basales durante el mayor tiempo posible. No deben faltar alimentos como: pan, patatas horneadas, pasta, arroz cocido, cereales, algo de fruta u otros hidratos en donde el porcentaje de azúcares simples sea el caso.
También debemos incluir una parte pequeña de proteínas de alto valor biológico , bajas en grasas y de fácil digestión (pollo o pescado a la plancha, huevo cocido…). Las proteínas disminuyen el índice glucémico de los alimentos por lo que así potenciaremos lo descrito anteriormente.
Durante todo el día y especialmente después de la última comida es importante mantenerse bien hidratado . Beber agua ( no es necesaria una bebida isotónica ) a pequeños sorbos hasta el momento del inicio de la carrera nos mantendrá en óptimas condiciones para competir.
La comida previa
Podemos dividir las horas previas a la competición en dos partes : tres horas antes, y 30 a 60 minutos antes a la prueba. Veremos cómo el tipo y la cantidad de comida serán diferente en cada caso. Una vez sepamos los horarios precisos del inicio de la prueba se establecerá la última comida de dos a tres horas antes de la competición. Así nos aseguramos una adecuada digestión y asimilación de nutrientes fuera del ambiente competitivo. Es muy importante no encontrarnos con un ayuno prolongado de cara a la actividad deportiva para así prevenir una posible hipoglucemia reactiva o de rebote .
Dicha comida deberá cumplir las siguientes premisas :
Alimentos de fácil digestión.
Preparaciones ricas en hidratos de carbono.
Evitar un exceso de fibra alimentaria.
Prescindir de alimentos muy grasos.
Evitar los alimentos formadores de gases o con efectos laxantes.
La presencia de fibra y grasa en una comida retrasan significativamente el vaciado gástrico y por tanto el tiempo de digestión, ¡así que vigilad con moderar su aportación en la comida previa!
Ejemplo de desayuno si la carrera es por la mañana:
Bol de licuado de almendra (sin azúcares añadidos) con copos finos de avena, plátano troceado y canela en polvo (se puede tomar en caliente).
Tostada de pan blanco con tomate, pavo ahumado y aceite de oliva extra virgen.
Ejemplo de comida si la carrera es por la tarde:
Ensalada de arroz.
Muslo de pollo al horno con boniato asado.
Compota de manzana con yogur natural a temperatura ambiente.
Después de estas tres horas previas a la prueba ya no se recomienda tomar ningún alimento sólido , para que se vacíe completamente el estómago y la primera porción del intestino delgado, y así evitar cualquier tipo de molestia digestiva.
De 30 a 60 minutos antes de la competición…
Entonces, y según el caso, se recomienda tomar algún tipo de bebida isotónica o bien bebidas ricas en hidratos de carbono para asegurar y mantener una buena hidratación, además de contribuir a un aporte energético extra. También podría servir ingerir una fruta madura como el plátano o un gel comercial de glucosa o compota de frutas. Esta aportación se debe dar siempre en pequeñas cantidades para prever la aparición de sensación de hambre antes o durante de la competición. A unque dependiendo de la distancia de la carrera puede no ser necesaria. En distancias cortas simplemente con haber desayunado bien tendría que ser suficiente.
De nuevo, cualquier alimento/suplemento o bebida deportiva que se tome se tendrá que haber probado con anterioridad para estar seguros de que nos sienta bien.

Artículo especializado
Posibles Complicaciones en el Embarazo
La mayoría de los embarazos se desarrollan sin complicaciones , pero en algunos casos se presentan algunas debidas a patología materna, fetal o de los anejos del feto (líquido amniótico, cordón o placenta).
Cualquier patología general puede afectar a la embarazada . Procesos endocrinos, autoinmunes, inflamatorios o infecciosos, desde una neumonía a una apendicitis, traumáticos… pueden requerir tratamiento quirúrgico o antibiótico y afectar a la gestante, por lo que habrá que resolverlo de la mejor manera en cada caso teniendo en cuenta el embarazo.
Patologías propias del embarazo
La más frecuente es la anemia , debida a que en su crecimiento el feto “consume” mucho hierro a costa del de la mamá, con lo que muy a menudo observamos alteración en los valores de la analítica que dependen del hierro, y habitualmente se han de administrar suplementos durante el embarazo.
Otra de las patologías más comunes es la diabetes gestacional . Es debida a que, durante el embarazo, para conseguir tener los niveles de glucosa en el rango óptimo, el páncreas ha de segregar más insulina que en condiciones normales. En ocasiones ese “sobreesfuerzo” que le estamos pidiendo al páncreas no nos lo puede dar y es cuando se hace el diagnóstico de diabetes gestacional. Las gestantes afectadas mantienen niveles de glucosa más elevados en sangre y durante más tiempo. Para su control hará falta una dieta controlada en hidratos de carbono con unos horarios estrictos, ejercicio y controles de los niveles de glucosa a lo largo del día. Si con la dieta no conseguimos los objetivos raramente hace falta la administración de bajas dosis de insulina.
Existe un grupo de enfermedades de la piel ocasionadas por el embarazo, son típicas del tercer trimestre y suelen cursar con prurito o lesiones cutáneas. Y hay algunas más graves que otras. La más frecuente es la colestasis del embarazo, que cursa además con alteración en la analítica con aumento de los ácidos biliares y las pruebas hepáticas. Existe una medicación para paliar los síntomas, pero el tratamiento es acabar el embarazo en cuanto sea posible.
Una de las complicaciones más frecuentes y graves del tercer trimestre es la preeclampsia . Es un cuadro complejo que afecta a diversos órganos de la gestante y se suele manifestar con tensión arterial alta, que puede ocasionar dolor de cabeza, y edemas, sobre todo de los tobillos y las piernas. Puede llegar a ser grave y provocar convulsiones, con riesgo fetal. El tratamiento es medicación para controlar la tensión arterial, pero sobre todo finalizar el embarazo en cuanto sea posible.
Complicaciones propias del feto
Malformaciones fetales : en el sofisticado proceso de embriogénesis y formación de cada uno de los órganos fetales pueden producirse errores que causen una malformación, más o menos grave, según la importancia del órgano afectado o si está o no limitada su función. Es importantísimo realizar una exhaustiva ecografía en el primer y segundo trimestres (12 y 20 semanas) para poderlas diagnosticar.
Incompatibilidad Rh : patología poco frecuente pues es fácilmente prevenible. Se produce cuando una gestante Rh- genera anticuerpos anti Rh. Esto puede ocurrir tras una transfusión de sangre Rh+, cosa altamente improbable pues es un tema que se controla mucho o, lo más probable, después de un aborto o un parto de una madre Rh- cuando el producto del embarazo era Rh+, durante el cual, fácilmente, la sangre Rh+ del feto o aborto se ponen en contacto con la de la madre Rh-. A partir de ese momento la mujer fabricará anticuerpos anti Rh y en un embarazo posterior, si vuelve a ser Rh + esos anticuerpos destruirán la sangre Rh + del feto provocándole una anemia que puede ser muy grave. Se previene fácilmente administrando una vacuna anti Rh ante cualquier evento que pueda poner en contacto la sangre Rh+ con la Rh-, por ejemplo después de un parto, aborto o sangrado importante de una gestante Rh-.
Polihidramnios : significa exceso de líquido en la bolsa amniótica. Hay que estudiarlo e intentar encontrar una causa. Puede ser idiopático, es decir, cuando no hay una causa aparente, pero también puede ser debido a una diabetes gestacional o a alguna malformación congénita del feto. Su consecuencia es la distensión excesiva del útero.
Oligoamnios : escasez de líquido amniótico, en la que también es importante buscar la causa. Lo más urgente es descartar que haya una rotura de la bolsa amniótica y consecuentemente la pérdida del líquido. También puede estar causado por malformaciones congénitas o por una insuficiencia feto-placentaria que frecuentemente se asocia a un retraso de crecimiento fetal.
Complicaciones debidas a alteraciones de la bolsa o la placenta
Rotura prematura de membranas : si antes de que el embarazo llegue a término se rompe la bolsa de aguas el feto queda expuesto a los gérmenes del exterior y puede sufrir una infección. Si el feto es viable hay que finalizar el embarazo, si es prematuro se acelera la madurez de su pulmón y se induce el parto cuando se ha madurado. Si no es viable se intenta conducta expectante, prevención de las infecciones con antibióticos en algunos casos y esperar a que se cierre la bolsa de nuevo.
Placenta previa : si la placenta está insertada por delante del canal del parto, el parto por vía vaginal es imposible, y hay que hacer una cesárea. El problema que presentan estas placentas es que muy a menudo sangran durante el embarazo, y en el caso de que la gestante se ponga de parto sangrarían abruptamente a medida que la dilatación del cuello hace que la placenta se vaya desprendiendo.
Desprendimiento de placenta : complicación grave, pues la placenta es la responsable de alimentar al feto y suministrarle oxígeno. Si la placenta se desprende completamente es como si el feto fuera un buceador al que le quitamos su bombona de oxígeno y no lo dejamos salir a la superficie.
Por suerte, en la inmensa mayoría de los embarazos no se presentan complicaciones, y las más frecuentes son leves, y, aunque algunas son imprevisibles, en la mayor parte de los casos con la supervisión y tratamiento adecuados los embarazos llegan a buen término. A destacar, pues, la importancia de un buen control del embarazo y el parto por parte de los profesionales.
Haz nuestro test sobre el embarazo y averigua todo lo que debe saber una mujer embarazada. Descubre todos los consejos y cuidados de estas mujeres.

Artículo especializado
Métodos para Aliviar el Cólico del Lactante
El denominado cólico del lactante (CL) causa mucha angustia y desazón en los papás y es muy frecuente (entre el 10% y el 40% de los lactantes), pero afortunadamente no es grave.
Se trata de un cuadro clínico caracterizado por un llanto excesivo y repentino , de predominio vespertino (por la tarde-noche, aunque este aspecto es variable), sin causa justificable y que sucede en bebés de entre dos semanas y cuatro meses de edad.
Ocurre en lactantes que, por todo lo demás, son sanos y se da independientemente del tipo de lactancia que realiza el bebé, sea materna o artificial (fórmula).
En la práctica, el criterio de definición más habitualmente utilizado es el de Wessel que describe el CL como “episodios de llanto intenso y vigoroso al menos tres horas al día, tres días a la semana y de duración de al menos tres semanas, en un bebé sano y bien alimentado”.
¿Qué causas tiene?
Se desconocen los motivos exactos que provocan los signos y síntomas del cólico del lactante, habiéndose propuesto un número considerable de teorías o hipótesis, probablemente relacionadas todas ellas entre sí.
Incluso se debe decir que no hay pruebas de que el origen del CL sea gastrointestinal, como parece aceptarse universalmente. Se desconoce la causa exacta y en la clasificación de trastornos funcionales gastrointestinales pediátricos ha sido excluido el cuadro clínico de CL, al no disponerse de pruebas irrefutables de que esté causado por dolor abdominal.
Lo más efectivo: que los padres estén tranquilos
Aún conociendo la evolución favorable del cólico del lactante, la mayoría de las veces será preciso establecer algún tipo de medida terapéutica . Se han postulado tantos tratamientos como hipótesis sobre las causas, y cualquiera de ellos puede tener una respuesta positiva, aunque sólo sea temporal. No obstante, se debe destacar que no existe evidencia científica demostrada de que alguna intervención terapéutica concreta sea verdaderamente efectiva.
Es obligado por parte del pediatra que atiende al bebé informar a los padres con seguridad, asertividad y tranquilidad sobre el problema, recalcando que el niño es sano y que el cuadro es transitorio, y que llega a mejorar hasta desaparecer de forma espontánea y completa. Debe dar pautas para que los padres consigan aceptar el llanto del bebé y acompañarle en el mismo. Pretender a toda costa que el niño simplemente calle como sea, sólo sirve para poner más nervioso a quien está sufriendo. Por el contrario, una actitud comprensiva y paciente por parte de los padres le puede ser de gran ayuda. Se debe trabajar y reforzar sobre todo el don de la paciencia en los padres, insistiendo en el concepto de darle “tiempo al tiempo”, ya que esta situación pasará. Es, si cabe, la norma o consejo a dar más efectiva, incluso en los casos más severos. Pasear al bebé, colocarle chupetes de forma insistente, ponerle música, etc. no proporciona mejores resultados que la simple información a los padres y su tranquilidad.
Pros y contras de algunos tratamientos propuestos
Como tratamiento farmacológico (medicamentos), también se han propuesto numerosas alternativas:
Agentes tensioactivos (Dimeticona o simeticona – Aerored ®): reduce la superficie de tensión de las burbujas de aire del tracto intestinal, ayudando a que el gas sea expulsado con más facilidad. Aunque se utiliza frecuentemente no hay evidencia científica de su efectividad.
Administración de líquidos azucarados (glucosa o sacarosa): ayudan a aliviar el dolor mediante la liberación de endorfinas corporales, que provocan bienestar. Sin embargo, parece ser una medida efectiva sólo durante un corto periodo de tiempo.
Agentes espasmolíticos (metilescopolamina): su uso en el tratamiento de los cólicos es inseguro.
Agentes anticolinérgicos: actualmente desaconsejados como indicación de tratamiento del cólico infantil por la potencial presencia de importantes efectos secundarios derivados de los mismos.
Otros remedios propuestos son los siguientes:
Administración de preparados homeopáticos (Colimil ®; Colikin ®).
Anisetes: se utilizan ampliamente en forma de infusiones, bien caseras o bien comercializadas, ya que su principio activo, el anetol , tiene propiedades carminativas. Aunque puede ser efectivo, es preciso tomar el consejo con precaución, ya que en su uso no está del todo bien especificada ni la dosis recomendada máxima ni la forma óptima de preparación, habiéndose reportado casos de afectación neurológica por culpa de la intoxicación por anetol.
Otras infusiones: de manzanilla, melisa, hinojo o regaliz han demostrado que pueden proporcionar una leve mejoría, aunque no es una práctica recomendada ya que muchas infusiones comercializadas pueden tener un excesivo contenido de azúcar y/o la administración continuada de líquidos no nutritivos pueden reducir el hambre el bebé y la consecuente disminución de ingesta de leche, que sí nutre.
Realización de fisioterapia/masajes: de uso muy extendido y aceptado. En realidad no es una forma de tratamiento, pero el hecho del contacto de la mano sobre el abdomen del niño puede ayudar a relajarle, a facilitarle la expulsión de pequeñas cantidades de gas intestinal, e incluso bienestar por la liberación de endorfinas. El momento de realizar estos masajes no es en los episodios de llanto, en los que el lactante está demasiado rígido, sino en otros momentos más tranquilos como tras el baño o tras los cambios de pañal. A pesar de todos los beneficios mencionados, se debe destacar que no hay evidencia científica de utilidad para este tipo de actuaciones.
Acupuntura: este tipo de tratamiento es mucho más controvertido y con menos consenso que apoye su uso.
Qué pronóstico tiene
Es excelente. Se resuelve, con o sin tratamiento a los pocos meses de edad .
Los niños que padecen cólico del lactante no presentan ninguna secuela derivada por ello a largo plazo. Si no existen otras causas patológicas que puedan influir, tienen todos ellos un crecimiento y desarrollo normal.
TEN EN CUENTA QUE…
El cólico del lactante es una afección benigna y autolimitada , que tiende a desaparecer espontáneamente alrededor de los cuatro o cinco meses de edad. Por ello hay que tener siempre presente la convicción del que el niño está sano y eso ayudará a los padres a pasar “el trance” de una forma más llevadera.

Artículo especializado
Consejos para Empezar a Correr
Si hay una práctica deportiva fácil y barata es la carrera. Unas zapatillas adecuadas y material textil apropiado son suficientes para salir a correr por la ciudad, la montaña o el campo. Sin embargo, es precisamente esa misma facilidad la que puede resultar un “arma de doble filo”.
Correr no requiere, además, de ningún centro o instalación deportiva y eso es muy atractivo para quienes no quieren apuntarse a uno y tienen poco tiempo para practicar, por lo que improvisan un poco (deciden cuándo y dónde correr casi en el momento). Pero no hay que menospreciar la actividad en sí porque ni todo el mundo puede empezar a correr “de buenas a primeras” ni correr es el mejor ejercicio en según qué circunstancias. Así que, antes de empezar, cada uno debería hacerse una serie de preguntas.
¿Correr es la actividad más adecuada para mí?
Para poder contestar a esta pregunta en la mayoría ocasiones no se dispone de la información suficiente para que la respuesta sea un simple: sí o no.
Ver a tanta gente corriendo por las calles de ciudades y pueblos, hace pensar que cualquiera es candidato para correr pero lo cierto es que correr es un deporte de impacto y que también implica un esfuerzo a nivel cardiovascular , por lo que puede estar contraindicado en algunos casos.
Respuesta a nivel articular:
En efecto, al correr y poner el pie en el suelo, se transmiten una serie de fuerzas que provienen de la misma pisada hacia las articulaciones y ello puede agravar patologías que, por sus propias características debilitan las estructuras que en principio deben dar estabilidad a nuestro cuerpo, así pues, en caso de duda mejor consultarlo con un profesional. Estas mismas fuerzas que se transmiten a las articulaciones pueden verse multiplicadas cuando el corredor presenta sobrepeso. En cada zancada nuestras articulaciones reciben una carga importante de nuestro propio cuerpo, nuestro propio peso . Ese peso puede llegar a multiplicarse por tres cada vez que pisamos el suelo por lo que las articulaciones recibirán hasta tres veces los kilos que pesamos. Es decir, si pesamos 50 kg las articulaciones pueden llegar a recibir 150 kg. Es pues evidente que, en casos de sobrepeso u obesidad, la carrera no sería la opción principal, pero si lo puede ser una marcha rápida en la que el impacto es mucho menor.
Respuesta a nivel cardiovascular:
No sólo es importante conocerse a nivel de movilidad en cuanto a articulaciones se refiere, sino que también lo es c onocerse a nivel de la respuesta que va a tener nuestro sistema cardiovascular ante un esfuerzo . De ahí que la recomendación será hacerse una revisión que incluya una prueba de esfuerzo cuando sabemos que salir a correr va a formar parte de nuestro día a día. Desde mi experiencia puedo decir que cuando comento este tema con corredores, de entrada l es parece una exageración porque son muchos los que empiezan a correr 30 minutos sin grandes pretensiones. Pero también sé que esos 30 minutos pueden acabar convirtiéndose en un gran reto y si no sabemos cómo vamos a responder ante ello tampoco podremos seguir rutinas adecuadas. Con una prueba de esfuerzo seremos capaces de valorar si corazón y tensión arterial responden adecuadamente y se recuperan correctamente tras un esfuerzo. Es, por tanto, una prueba preventiva pero también diagnóstica, y para quienes quieren conocer un poco más a nivel de su rendimiento deportivo es perfecta.
Se recomienda que una prueba de esfuerzo vaya incluida en una visita médica en la que el facultativo pueda también determinar si la existencia de otras patologías contraindica la práctica de la carrera.
¿Dispongo del material adecuado para empezar a correr?
Las zapatillas deberían ser la parte de la equipación a la que se le dedique más atención por ser el contacto del cuerpo con el suelo. Y es a partir de aquí cuando se puede minimizar el riesgo de lesiones . Hay quien tiene unas zapatillas en el armario para las cuales ya han pasado unos años, pero como “están casi nuevas” las seguimos utilizando. Efectivamente, puede ser que parezca que están en perfectas condiciones, pero hay que tener presente que el material del que está hecho el calzado puede deteriorarse con el paso del tiempo aunque no se les haya dado un uso excesivo.
Lo primero que hay que valorar es qué tipo de calzado se necesita en función del sexo (mujer u hombre), superficie por la que se va a correr (asfalto o tierra), el tipo de pisada (pronador, supinador o neutro) y el peso. No son muchos los corredores principiantes que se fijan en estas tres variables, pero son esenciales para evitar posibles lesiones, así como para sacarle el máximo rendimiento a unas zapatillas que en ocasiones cuestan un dinero que debe verse como una inversión más que como un gasto.
Ser hombre o mujer determina que la forma del pie sea diferente y, por tanto, la zapatilla tendrá una forma adaptada a las necesidades anatómicas de cada quien.
El tipo de superficie va a influir en el tipo de suela que llevará la zapatilla ya que si se escoge la montaña la suela deberá presentar un mayor agarre.
El tipo de pisada es un factor en el que hay que fijarse ya que la zapatilla va a ofrecer ventajas para unos. Tanto el supinador como el pronador, pisar hacia fuera o hacia dentro) van a requerir de una mayor estabilidad en el momento de la carrera y será la propia zapatilla que está pensada para ello quien se la proporcione.
Por último, el peso tiene importancia en cuanto a la amortiguación se refiere. El calzado es un buen aliado para evitar lesiones y la amortiguación puede minimizar el riesgo de lesión.
¿Cuál es el objetivo?
Saber cuál es la meta es algo necesario para poder establecer una rutina donde la progresión sea la base del entrenamiento. Establecer retos a corto plazo y felicitarse cuando se consiguen es una muy buena opción para ir avanzando, pero siempre, siempre, debemos escuchar a nuestro cuerpo.

Artículo especializado
Qué es la Copa Menstrual y Cómo se Usa
Seguro que has oído hablar de la copa menstrual. Un nuevo método que ha surgido como alternativa a los tampones y compresas para los días de la menstruación. Es una copa, y a diferencia de los tampones, no absorbe la sangre, sino que la contiene. Te preguntarás, ¿cómo funciona?, ¿es efectiva?, ¿es reutilizable?… Contestamos a esta y otras preguntas.
La copa menstrual o vaginal es un recipiente que se coloca en la vagina durante la regla para recoger el flujo menstrual. Están fabricadas de diferentes materiales, entre ellos látex, silicona, TPE (elastómero termoplástico). No provoca reacciones alérgicas ni lleva productos químicos que generen daño al organismo, así como tampoco irritaciones vaginales. Al no ser porosa, ni absorbente ni fibrosa, no araña ni reseca las paredes de la vagina, ni resulta molesta al extraerla.
Como su propio nombre indica, tiene forma de copa o campana, ancha por arriba (aquí se recoge el flujo menstrual y hay unas marcas para ver la cantidad de flujo en ml) y más estrecha por abajo (aquí hay unos agujeritos que hacen que, una vez dentro de la vagina, la copa se quede abierta). En la parte más inferior, que es además la mas estrecha, hay una especie de “asa” que puede tener diferentes formas como de anillo, de palito, de bolita, y sirve para tirar de ella y extraer la copa de la vagina.
¿Cuántas veces se puede utilizar?
A diferencia de los tampones y de las compresas, la copa menstrual no es un producto de usar y tirar, sino que se puede reutilizar. Una vez que se ha usado hay que vaciarla y lavarla. Al siguiente mes se esteriliza y se usa de nuevo. La vida media de la copa está en torno a los cinco a 10 años.
Esta es otra ventaja frente a los productos de higiene típicos, que son desechables y causan un fuerte impacto al medio ambiente. La copa menstrual en ese sentido es mas ecológica .
¿Cómo se coloca?
Lo primero que tienes que hacer para introducirla es doblarla , ya verás que es muy flexible y no resulta difícil moldearla, luego la introduces con cuidado en vagina, igual que cuando te colocas un tampón. La puedes llevar durante varias horas sin necesidad de vaciarla. Dura más que un tampón, incluso puedes llevarla hasta 12 horas. Puedes practicar todo tipo de deporte mientras la llevas, puedes bañarte, puedes dormir…
¿Cómo se lava?
Una vez llena, hay que sacarla y vaciarla en el inodoro. Para lavarla puedes hacerlo con agua tibia y si quieres con jabón suave y sin perfume , o bien puedes limpiarla con alguna toallita íntima. Al finalizar la regla y guardarla para el siguiente mes la tienes que lavar y esterilizar. Para eso puedes optar por varios métodos. Por ejemplo, con un esterilizador de vapor eléctrico, con un esterilizador para el microondas, con el método Milton (que consiste en sumergir la copa en agua fría y echar unas pastillas esterilizadoras o un líquido en un vaso durante unos 15 minutos), también con agua en ebullición (pones agua a calentar en un recipiente abierto y echas la copa y cuando llegue a hervir lo dejas unos minutos).
¿Hay diferentes tamaños?
Como hay diferentes marcas comerciales para la copa menstrual cada una tiene sus propios tamaños. Así hay una marca que diferencia entre talla A o B en función del tono del suelo pélvico. Otra casa comercial basa los criterios para elegir bien la talla en el número de partos vaginales, la complexión física de la mujer y su condición física. De forma que hay 4 tallas, la S, la M, la L y la XL. Respectivamente estas tallas admiten 23 ml, 28 ml, 34 ml y 42 ml. Más o menos, unos 30 ml equivalen a la tercera parte de lo que la mujer pierde de media durante la regla.
¿Qué pasa si tengo escapes?
La causa mas probable es que la copa no esté bien colocada . Se coloca igual que un tampón, y según cómo sea la vagina se podrá introducir más o menos. Si está bien colocada no deberías notarla, asegúrate de que está abierta, y hazla girar una vez que la hayas introducido.
Otra opción es que te hayas puesto una copa mas grande de lo que tu vagina acepta . Puede que no se abra bien después de introducirla. La copa estará como apretada y las pérdidas serán por las arrugas que se han formado. Manipula la copa en el interior de la vagina y mira a ver si notas como una sensación de vacío, pues eso será buena señal de que está bien colocada.
También puede ser que sea demasiado pequeña . Entonces notarás que la copa se puede mover muy fácilmente, como si bailase. Puede que también la musculatura de la vagina la empuje hacia arriba y que al final te cueste un poco sacarla, eso también es porque es pequeña.
Si la copa resulta demasiado blanda, tienes que buscar la textura que mejor te vaya . Si practicas yoga, Pilates, danza del vientre, ejercicios de Kegel, o montas a caballo puede que te convenga más una textura algo dura porque tu musculatura estará muy desarrollada. Si acabas de dar a luz, o acabas de tener una infección, o tienes la vagina muy sensible o irritada mejor una algo mas blanda y elástica. Y si tienes una pelvis normal, y no tienes la zona especialmente sensible, entonces utiliza la clásica, que tiene la elasticidad justa y necesaria para desplegarse en la vagina.
 Savia
Savia